- 3 avr. 2025
Nouveau traitement : colopathie fonctionnelle
- Joris Vanlerberghe
- 0 comments
La colopathie fonctionnelle, également appelée syndrome de l’intestin irritable (SII), est un trouble digestif chronique très répandu, touchant environ 5 à 10 % de la population mondiale. Ses symptômes – douleurs abdominales, ballonnements, gaz, diarrhées et/ou constipations – altèrent la qualité de vie au quotidien. Beaucoup de patients espèrent découvrir un colopathie fonctionnelle traitement miracle, c’est-à-dire un remède définitif qui éliminerait tous les symptômes.
Il n’existe pas de traitement miracle universel pour le SII, car ses causes sont complexes et variables d’une personne à l’autre. Cependant, de nouveaux traitements et approches thérapeutiques ont émergé ces dernières années, offrant des améliorations significatives des symptômes.
Dans cet article, nous faisons le point sur les nouveaux traitements de la colopathie fonctionnelle en 2022-2025, qu’il s’agisse des médicaments innovants ou des méthodes naturelles à base de plantes, sans oublier l’importance du régime sans FODMAP.
Comprendre la colopathie fonctionnelle et ses traitements actuels
La colopathie fonctionnelle se caractérise par un dérèglement du fonctionnement intestinal sans lésion organique identifiable. En pratique, le diagnostic repose sur les symptômes et l’exclusion d’autres maladies digestives. Les traitements classiques visent surtout à soulager les symptômes dominants : antispasmodiques contre la douleur, laxatifs en cas de constipation, ralentisseurs du transit (comme le lopéramide) en cas de diarrhée.
On sait depuis longtemps qu’aucun traitement unique ne convient à tous les patients, d’où l’importance d’individualiser la prise en charge. Jusqu’à récemment, ces traitements « symptomatiques » avaient une efficacité modeste et laissaient de nombreux patients insatisfaits.
Par exemple, les douleurs abdominales résistent parfois aux antispasmodiques, ce qui pousse médecins et patients à rechercher d’autres solutions. Heureusement, la recherche a progressé et plusieurs traitements efficaces pour le côlon irritable ont été développés ou étudiés récemment, apportant une lueur d’espoir aux patients.
Nouvelles avancées médicamenteuses (2022–2025)
Nouveau traitement colopathie fonctionnelle : antihistaminiques (traitement anti-allergique)
Une découverte majeure a été faite par l’équipe du Pr. Guy Boeckxstaens (UZ Leuven) en 2021, suggérant qu’une fraction de patients SII présente une réaction immunitaire inappropriée de l’intestin à certains aliments, un peu comme une allergie.
Ce mécanisme implique la libération d’histamine par des mastocytes intestinaux, provoquant douleur et troubles du transit. Sur la base de cette découverte, un essai clinique a testé un antihistaminique (l’ébastine, habituellement utilisé contre le rhume des foins) chez des patients atteints de côlon irritable.
Résultat : après 12 semaines de traitement par ébastine, les patients ont présenté une diminution notable des symptômes par rapport au placebo, avec un effet visible dès 6 à 8 semaines.
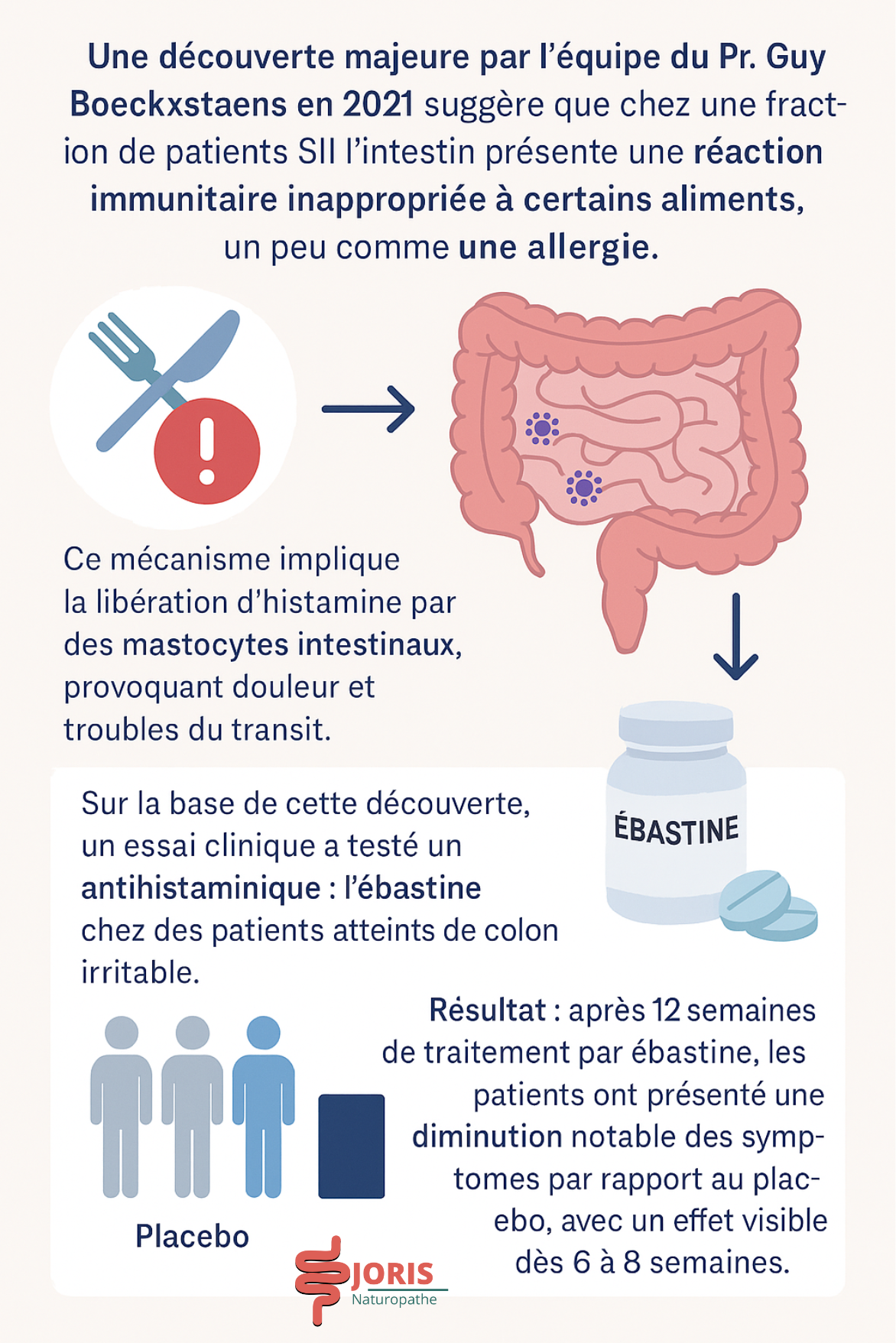
Selon les chercheurs, l’ébastine a permis de réduire les douleurs et d’améliorer la qualité de vie des patients SII. Une étude pilote ultérieure avec une dose plus élevée a montré des résultats encore meilleurs, ouvrant la voie à des traitements antihistaminiques comme nouvelle option prometteuse.
Ce nouveau traitement colopathie fonctionnelle ciblant l’histamine apporte un véritable espoir, d’autant qu’il semble efficace sans effets secondaires graves d’après les données disponibles. Des recherches complémentaires sont en cours pour confirmer ces résultats et déterminer quels sous-groupes de patients en bénéficient le plus.
Dossier complet : Intolérance à l'histamine et troubles digestif
Nouveau traitement colopathie fonctionnelle avec constipation (SII-C)
Les patients présentant une constipation prédominante disposent désormais de traitements récents agissant sur la sécrétion intestinale. Par exemple, le linaclotide et le plécanatide sont des agonistes de la guanylate cyclase-C qui stimulent la sécrétion de fluides dans l’intestin et soulagent la constipation.
Le linaclotide (Contella®) est utilisé depuis quelques années (autorisé en 2012 en Europe)
Le plécanatide (Trulance©) est plus récent et a été approuvé aux États-Unis en 2017-2018 pour le SII avec constipation.
Les études montrent une amélioration de la fréquence des selles, une réduction des douleurs abdominales et une satisfaction globale supérieure au placebo sous ces traitements. Une autre molécule innovante :
Le ténapanor (Ibsrela©), agit en réduisant l’absorption de sodium dans l’intestin, ce qui augmente l’eau dans les selles. Le ténapanor a démontré son efficacité dans des essais de phase 3, améliorant le transit et la douleur sur 12 à 26 semaines.

Ce traitement est fortement recommandé par la Société Britannique de Gastroentérologie en deuxième ligne du SII-C, avec toutefois pour limite des effets indésirables digestifs (notamment des diarrhées) qui doivent être surveillés.
Nouveau traitement colopathie fonctionnelle avec diarrhée (SII-D)
Du côté des formes à diarrhée, on explore également de nouvelles approches.
Un antibiotique non absorbé, le rifaximine (Tixtar ®), a montré un bénéfice pour réduire les ballonnements et améliorer la consistance des selles chez certains patients SII-D (il est approuvé aux États-Unis pour ce motif).
Par ailleurs, des médicaments agissant sur les récepteurs opioïdes intestinaux, comme :
L’éluxadoline (Viberzi®), peuvent diminuer l’hyperactivité du côlon et les épisodes de diarrhée (cependant l’éluxadoline n’est pas disponible en France et doit être utilisé prudemment en raison de rares effets indésirables pancréatiques).
Une approche différente cible les acides biliaires : environ 1 patient SII-D sur 3 souffre d’une malabsorption des acides biliaires, qui provoque des diarrhées. Dans ces cas, un chélateur d’acides biliaires comme :
La cholestyramine (Questran®) peut être très efficace pour normaliser le transit.

Transplantation de microbiote fécal (TMF)
L’idée de rééquilibrer le microbiote intestinal en transférant les bactéries d’un donneur sain (sous forme de transplantation fécale) a suscité beaucoup d’espoirs. Récemment, des essais cliniques se sont penchés sur la TMF dans le SII.
Les résultats sont encore contrastés, avec certaines études positives et d’autres négatives. Une étude publiée en 2021 a rapporté que la transplantation de microbiote pouvait améliorer les symptômes et la qualité de vie de patients SII, effet maintenu encore un an après le traitement. Cependant, ces bénéfices n’étaient observés que si le donneur de selles avait un microbiote de très bonne qualité (d’où la notion de « super-donneur »).
Pour l’heure, la TMF n’est pas un traitement standard du côlon irritable et reste cantonnée à la recherche clinique. Les experts soulignent qu’il est trop tôt pour la considérer comme un “traitement miracle”, mais c’est une piste à suivre de près pour l’avenir.
Approches naturelles et complémentaires (plantes, probiotiques, hypnose)
Parallèlement aux médicaments, de nombreux patients s’orientent vers des approches naturelles pour gérer leur colopathie fonctionnelle. Il n’est pas rare d’associer plusieurs types de traitements, par exemple un régime alimentaire adapté, des compléments à base de plantes et des techniques de gestion du stress.
Plantes médicinales et extraits végétaux
Certaines plantes ont fait la preuve de leur efficacité pour soulager les symptômes du SII. La plus étudiée est sans doute la menthe poivrée. L’huile essentielle de menthe poivrée, prise en gélules gastro-résistantes (Colpermin©), a une action antispasmodique directe sur l’intestin.
Des essais contrôlés et méta-analyses confirment que l’huile de menthe poivrée est significativement supérieure à un placebo pour améliorer les symptômes globaux du SII et réduire la douleur abdominale. Bien tolérée, elle peut provoquer occasionnellement de légers brûlures d’estomac comme effet secondaire.
En France, l’huile de menthe poivrée est recommandée en nouveau traitement de la douleur spasmodique depuis 2019. D’autres plantes présentent un intérêt : le curcuma (qui contient la curcumine) a des propriétés anti-inflammatoires et digestives.
Une étude italienne de 2018 a montré que la combinaison d’extraits optimisés de curcuma et d’huile essentielle de fenouil pendant 2 mois améliorait significativement les symptômes et la qualité de vie des patients souffrant de SII, tous sous-types confondus. Le fenouil est connu de longue date pour ses vertus carminatives (réduction des gaz).
L’association curcuma-fenouil pourrait donc être une option naturelle pour réduire douleurs et ballonnements.
Probiotiques
Les probiotiques ont un rôle clé dans la régulation du microbiote intestinal, souvent déséquilibré chez les patients atteints de colopathie fonctionnelle. Les résultats scientifiques sont mitigés : globalement, les probiotiques semblent apporter un petit bénéfice sur les symptômes, mais toutes les souches ne se valent pas. Quelques souches spécifiques ont montré une efficacité sur le confort digestif et la régularité du transit (par ex. Bifidobacterium bifidum, Lactobacillus plantarum 299v, Saccharomyces boulardii, etc.).
Étant donné leur innocuité, les médecins proposent souvent une cure de probiotiques en première intention, même si le niveau de preuve scientifique est modéré. L’objectif est d’observer une éventuelle amélioration sur 4 à 6 semaines, et de poursuivre si le patient en ressent un bénéfice.
Approches corps-esprit et gestion du stress
Le SII est un trouble de régulation de l’axe intestin-cerveau. Le stress et les émotions jouent un rôle important dans le déclenchement ou l’aggravation des symptômes.
C’est pourquoi les thérapies psychologiques occupent une place dans les traitements du SII. Parmi elles, l’hypnothérapie a fait ses preuves et est désormais reconnue comme un traitement à part entière du côlon irritable.
Des études récentes suggèrent que l’hypnose orientée sur l’intestin améliore les douleurs, les ballonnements et la qualité de vie chez environ 50 % des patients, avec un effet durable. L’hypnose agirait en réduisant l’hypervigilance et l’anxiété vis-à-vis des symptômes digestifs.
Le régime sans FODMAP : un atout majeur contre le SII
Le régime sans FODMAP est l’une des approches diététiques les plus efficaces pour soulager le SII. Les FODMAP sont des glucides à chaîne courte mal absorbés dans l'intestin grêle, qui fermentent dans le côlon, provoquant ballonnements, gaz et douleurs abdominales. En réduisant la consommation de ces aliments fermentescibles, on peut apaiser le système digestif. Le régime FODMAP a prouvé son efficacité chez la majorité des patients SII, avec souvent une réduction des douleurs et ballonnements, et une normalisation du transit.
Que manger le soir pour apaiser les symptômes du SII ?
Le repas du soir joue un rôle important dans la gestion des symptômes du SII. Il est recommandé de choisir des aliments faciles à digérer et de consommer des repas légers. Par exemple, une source de protéine maigre (poisson, poulet) accompagnée de légumes cuits pauvres en FODMAP (courgettes, carottes) et de féculents comme le riz ou les pommes de terre.
Évitez les plats épicés ou très gras, les légumineuses, les choux, l’ail, et les boissons gazeuses. Le dîner doit être pris au moins 2 heures avant le coucher pour éviter des troubles pendant la nuit.
Télécharger la liste des 300 aliments FODMAP (basée sur la Monash University)
En conclusion, bien qu’il n’existe pas de traitement miracle pour la colopathie fonctionnelle, les traitements actuels et à venir offrent de nouvelles avenues pour soulager les symptômes et améliorer la qualité de vie des patients. Que ce soit grâce à des traitements médicamenteux innovants, des approches naturelles, ou un régime sans FODMAP, il est désormais possible de mieux gérer ce trouble complexe et de vivre plus sereinement.
À propos de l'auteur
Je suis Joris Vanlerberghe, naturopathe spécialisé dans les troubles digestifs et Auteur.
J’accompagne les personnes qui souffrent de troubles fonctionnels intestinaux comme le syndrome de l’intestin irritable (colopathie fonctionnelle), SIBO, IMO, dyspepsie ainsi que les personnes qui souffrent de maladies
inflammatoires chroniques intestinales : maladie de Crohn ou rectocolite hémorragique
