- 15 mars
Gastroparésie : causes, diagnostic et traitement du ralentissement de la vidange gastrique
- Joris Vanlerberghe
- 0 comments
La gastroparésie est une affection digestive caractérisée par un retard de vidange de l’estomac en l’absence d’obstacle mécanique. Autrement dit, l’estomac se vide plus lentement que la normale, sans qu’une obstruction anatomique ne bloque le passage des aliments vers l’intestin.
Cette pathologie entraîne différents symptômes digestifs, notamment des nausées, des vomissements, une sensation de satiété rapide ou encore des ballonnements après les repas. Dans certains cas, elle peut également provoquer une perte de poids et des carences nutritionnelles.
La gastroparésie peut avoir plusieurs origines. Elle est fréquemment observée chez les patients diabétiques, mais elle peut aussi apparaître après une chirurgie digestive ou à la suite de certaines maladies neurologiques. Dans de nombreux cas, aucune cause précise n’est identifiée.
Comprendre les mécanismes de cette maladie est essentiel pour orienter la prise en charge et proposer des traitements adaptés.
Physiologie normale de la vidange gastrique
Avant d’aborder la gastroparésie, il est important de comprendre comment fonctionne la vidange de l’estomac dans des conditions normales.
Après un repas, l’estomac remplit plusieurs fonctions essentielles :
il sert de réservoir temporaire pour les aliments
il mélange le bol alimentaire avec les sucs gastriques
il régule la libération progressive des aliments vers le duodénum
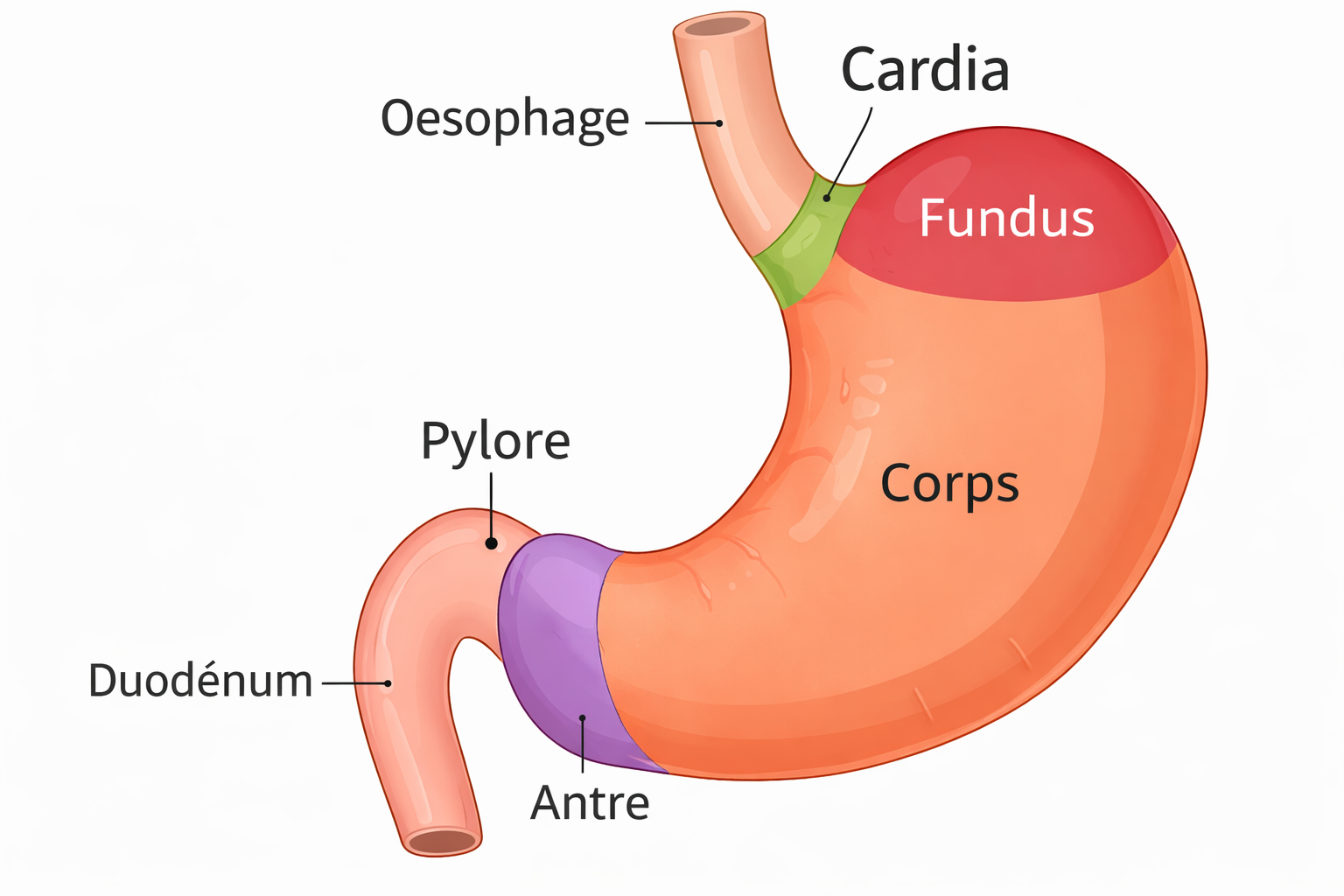
La vidange gastrique repose sur un mécanisme complexe impliquant plusieurs structures digestives.
Le rôle de l’estomac proximal
La partie supérieure de l’estomac agit comme un réservoir. Elle se relâche après l’ingestion des aliments afin de permettre leur stockage temporaire sans augmentation excessive de la pression intragastrique.
Ce phénomène est appelé accommodation gastrique.
Le rôle de l’antre gastrique
La partie distale de l’estomac, appelée antre, joue un rôle essentiel dans la fragmentation des aliments. Elle produit des contractions rythmiques qui permettent de broyer les particules alimentaires.
Ces contractions facilitent la transformation du contenu gastrique en un mélange semi-liquide appelé chyme.
Le rôle du pylore
Le pylore constitue une valve située entre l’estomac et le duodénum. Il contrôle la progression du chyme vers l’intestin grêle.
La coordination entre les contractions gastriques et l’ouverture du pylore permet une vidange progressive et efficace de l’estomac.
La régulation nerveuse et hormonale
La motricité gastrique est régulée par plusieurs systèmes :
le système nerveux entérique
le nerf vague
certaines hormones digestives
Toute perturbation de ces mécanismes peut entraîner un ralentissement de la vidange gastrique.
Qu’est-ce que la gastroparésie
La gastroparésie correspond à un retard de vidange gastrique objectivé, sans obstacle mécanique identifiable.
Cela signifie que les aliments restent plus longtemps dans l’estomac avant de passer dans l’intestin grêle.
Cette situation peut entraîner une accumulation prolongée du contenu gastrique et provoquer différents symptômes digestifs.
Selon les données cliniques, la gastroparésie peut être classée en plusieurs catégories selon son origine :
gastroparésie diabétique
gastroparésie post-chirurgicale
gastroparésie médicamenteuse
gastroparésie idiopathique
La forme idiopathique représente une proportion importante des cas.
Les causes de la gastroparésie
Le diabète
Le diabète constitue l’une des causes les plus fréquentes de gastroparésie.
Une hyperglycémie chronique peut endommager les nerfs qui contrôlent la motricité digestive, notamment le nerf vague. Cette atteinte nerveuse perturbe la coordination des contractions gastriques.
Chez les patients diabétiques, la gastroparésie peut également aggraver le contrôle glycémique. Le retard de vidange gastrique modifie en effet l’absorption des glucides.
Les chirurgies digestives
Certaines interventions chirurgicales peuvent altérer la motricité gastrique.
Les opérations susceptibles d’entraîner une gastroparésie comprennent notamment :
chirurgie de l’œsophage
chirurgie de l’estomac
chirurgie du pancréas
chirurgie bariatrique
Ces interventions peuvent entraîner une atteinte des structures nerveuses impliquées dans la motricité gastrique.
Les médicaments
Plusieurs médicaments peuvent ralentir la vidange gastrique.
Les classes les plus souvent impliquées sont :
opioïdes
anticholinergiques
certains antidépresseurs
analogues du GLP-1
inhibiteurs calciques
Chez certains patients, l’arrêt du médicament responsable peut améliorer les symptômes.
Les maladies neurologiques
Certaines pathologies neurologiques peuvent également être associées à une gastroparésie.
Parmi elles :
maladie de Parkinson
sclérose en plaques
neuropathies autonomes
Ces maladies peuvent perturber les circuits nerveux qui contrôlent la motricité digestive.
Les formes idiopathiques
Dans un nombre important de cas, aucune cause précise n’est identifiée.
Ces formes sont appelées gastroparésies idiopathiques. Elles touchent plus fréquemment les femmes et peuvent apparaître après une infection virale.
Les symptômes de la gastroparésie
Les symptômes sont variables d’un patient à l’autre.
Les manifestations les plus fréquentes comprennent :
nausées
vomissements
satiété précoce
sensation d’estomac plein
douleurs épigastriques
ballonnements
Chez certains patients, les vomissements peuvent survenir plusieurs heures après les repas.
La gastroparésie peut également entraîner :
perte de poids
dénutrition
carences nutritionnelles
Le diagnostic de la gastroparésie
Le diagnostic repose sur deux étapes essentielles :
éliminer une obstruction mécanique
confirmer le retard de vidange gastrique
L’endoscopie digestive
L’endoscopie digestive haute est généralement réalisée en première intention.
Cet examen permet d’exclure :
un ulcère gastrique
une tumeur
une sténose pylorique
Lorsque l’endoscopie est normale, d’autres examens peuvent être réalisés.
La scintigraphie de vidange gastrique
La scintigraphie constitue l’examen de référence pour mesurer la vidange gastrique.
Le patient ingère un repas marqué par un traceur radioactif. La progression du contenu gastrique est ensuite suivie à l’aide d’une caméra spécifique.
Cet examen permet d’évaluer la vitesse de vidange de l’estomac.
Les tests respiratoires
Des tests respiratoires utilisant des substrats marqués au carbone peuvent également être utilisés.
Ces tests permettent d’estimer indirectement la vidange gastrique en analysant le métabolisme du substrat ingéré.
Dyspepsie fonctionnelle ou gastroparésie ?
La dyspepsie fonctionnelle et la gastroparésie peuvent provoquer des symptômes très similaires, notamment des nausées, une sensation d’estomac plein ou une gêne dans la partie haute de l’abdomen après les repas. Pourtant, ces deux troubles digestifs reposent sur des mécanismes différents.
La dyspepsie fonctionnelle correspond à un trouble de la sensibilité et de la motricité gastrique sans anomalie mesurable de la vidange de l’estomac, tandis que la gastroparésie se caractérise par un ralentissement objectivable de la vidange gastrique lors des examens. La distinction entre ces deux pathologies est importante car leur prise en charge peut différer.
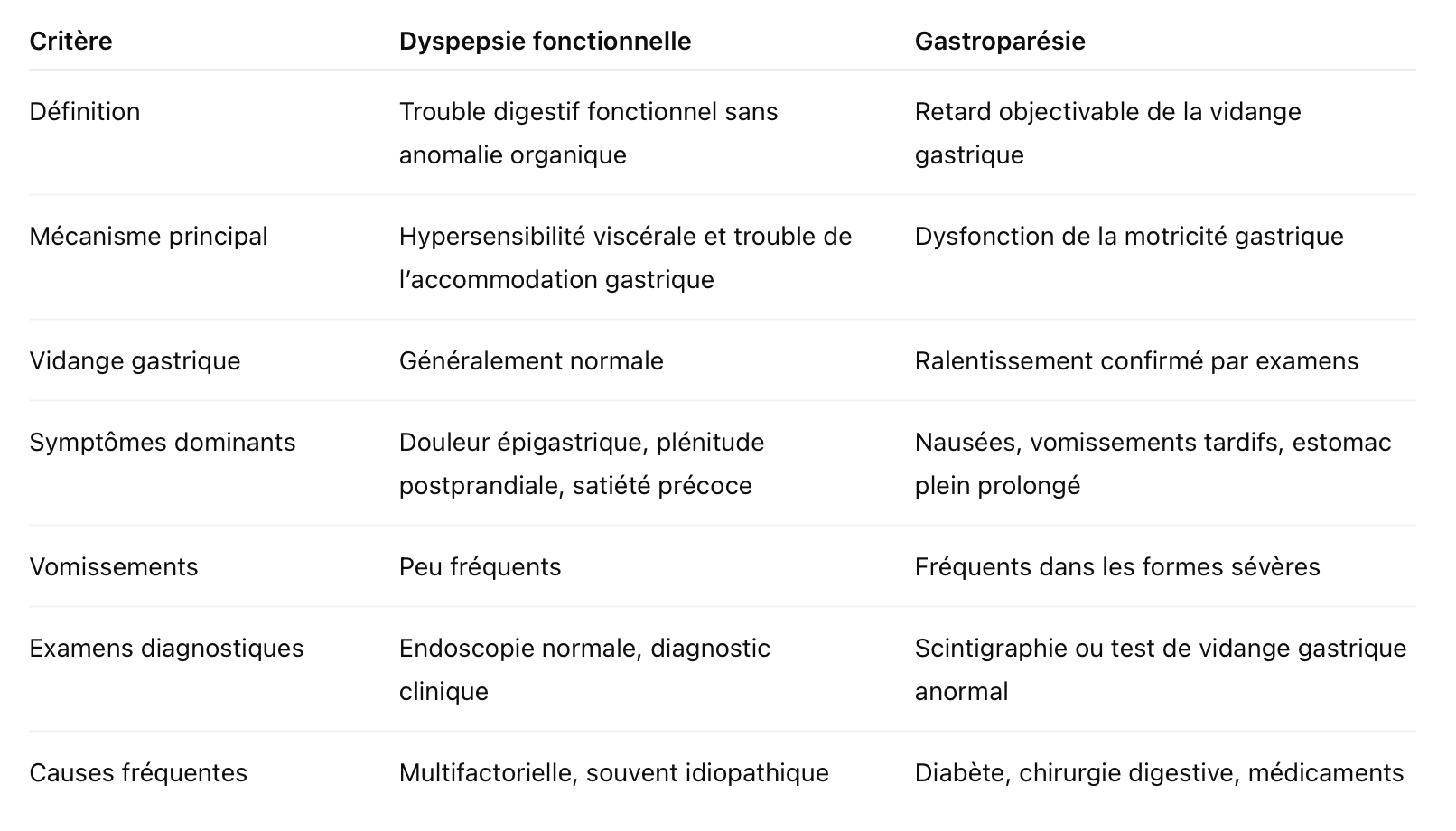
En pratique clinique, ces deux pathologies peuvent parfois se chevaucher. Certains patients présentant une dyspepsie fonctionnelle ont également des anomalies légères de la vidange gastrique, ce qui rend la distinction parfois difficile.
La prise en charge de la gastroparésie
La prise en charge repose sur plusieurs stratégies complémentaires.
Les mesures alimentaires
Les modifications alimentaires constituent souvent la première étape du traitement.
Les recommandations incluent généralement :
fractionner les repas
privilégier les repas de petit volume
réduire les aliments riches en graisses
limiter les fibres insolubles
privilégier les aliments faciles à digérer
Dans les formes sévères, une alimentation semi-liquide peut être nécessaire.
Les traitements médicamenteux
Plusieurs médicaments peuvent être utilisés pour améliorer les symptômes.
Les prokinétiques stimulent la motricité gastrique et accélèrent la vidange de l’estomac.
Les molécules les plus utilisées comprennent :
métoclopramide
dompéridone
érythromycine
Ces traitements doivent être utilisés avec prudence en raison de leurs effets secondaires potentiels.
Les traitements endoscopiques et chirurgicaux
Dans les formes sévères et résistantes aux traitements médicaux, d’autres approches peuvent être envisagées.
Certaines techniques visent à améliorer l’ouverture du pylore afin de faciliter la vidange gastrique.
Parmi les options possibles :
dilatation pylorique
pyloromyotomie endoscopique
stimulation gastrique électrique
Ces techniques sont généralement réservées aux formes sévères de gastroparésie.
Complications de la gastroparésie
La gastroparésie peut entraîner plusieurs complications.
Les plus importantes sont :
dénutrition
déshydratation
troubles électrolytiques
hospitalisations répétées
Chez les patients diabétiques, la gastroparésie peut également rendre la gestion de la glycémie plus difficile.
Conclusion
La gastroparésie est un trouble digestif complexe caractérisé par un ralentissement de la vidange gastrique en l’absence d’obstacle mécanique.
Elle peut avoir plusieurs causes, notamment le diabète, certaines chirurgies digestives ou la prise de médicaments. Dans de nombreux cas, l’origine reste inconnue.
Le diagnostic repose sur la mise en évidence d’un retard de vidange gastrique après exclusion d’une obstruction digestive.
La prise en charge repose principalement sur des modifications alimentaires et sur l’utilisation de médicaments prokinétiques. Dans les formes sévères, des traitements endoscopiques ou chirurgicaux peuvent être envisagés.
Une meilleure compréhension des mécanismes physiopathologiques de la gastroparésie pourrait permettre à l’avenir de développer des traitements plus efficaces.
À propos de l'auteur
Je suis Joris Vanlerberghe, naturopathe spécialisé dans les troubles digestifs et Auteur.
J’accompagne les personnes qui souffrent de troubles fonctionnels intestinaux comme le syndrome de l’intestin irritable (colopathie fonctionnelle), SIBO, IMO, dyspepsie ainsi que les personnes qui souffrent de maladies
inflammatoires chroniques intestinales : maladie de Crohn ou rectocolite hémorragique