- 19 fév. 2025
Traitements du syndrome de l'intestin irritable : médicaments, probiotiques, plantes, psychothérapies, huiles essentielles
- Joris Vanlerberghe
- Intestin irritable
- 0 comments
Dans cet article, nous allons voir toutes les techniques thérapeutiques utilisées pour traiter le syndrome de l'intestin irritable. Certaines de ces thérapeutiques sont soutenues par des preuves scientifiques et d'autres sont plutôt utilisé en tant que remède de grand mère sans forcément de preuves scientifiques à l'appuie.
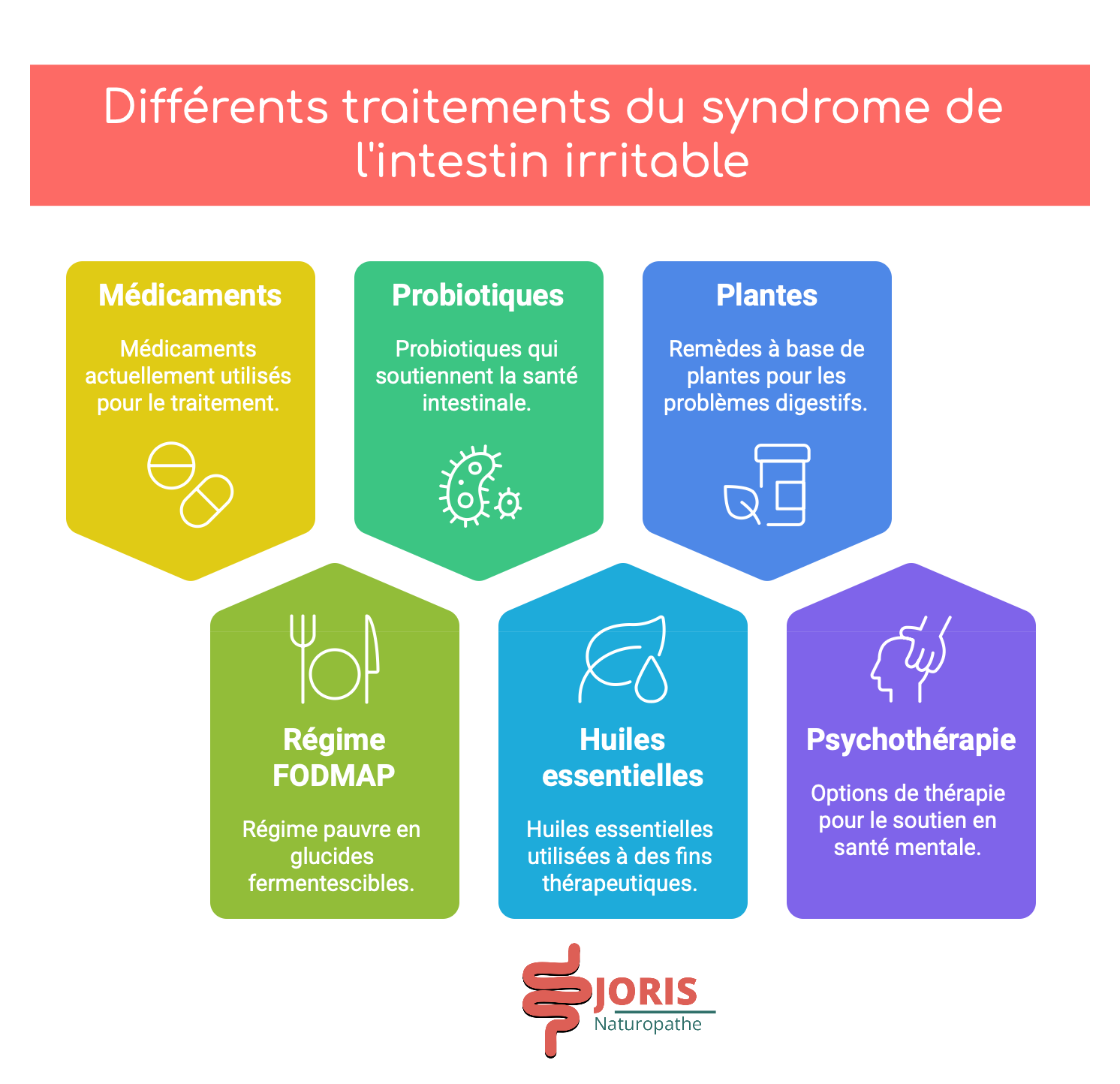
Nous allons explorer 6 principales traitements classiques et naturels du syndrome de l'intestin irritable : gardez en tête que cet article est très généraliste, pour avoir un protocle adapté à vos besoins, merci de consulter votre médecin pour la partie médicale ou prendre rendez-vous avec moi pour la partie naturopathie.
Médicaments actuellement utilisés
Le régime pauvre en FODMAP
Probiotiques et prébiotiques
Les huiles essentielles
Les plantes, la phytothérapie
La psychothérapie
1 - Traitements médicamenteux du syndrome de l’intestin irritable (SII) : options et efficacité
À ce jour, il n’existe aucun traitement curatif du syndrome de l’intestin irritable. Certains professionnels de santé considèrent le régime pauvre en FODMAP comme une forme de prise en charge, mais à l’image des médicaments disponibles, il vise principalement à atténuer et contrôler les symptômes. Malgré l’absence de solution définitive, il est possible de mieux vivre avec le SII en adoptant une approche adaptée.
Bien que je sois naturopathe, il me semble essentiel d’aborder les traitements médicamenteux du SII. Ayant moi-même été confronté à ces troubles digestifs, j’ai constaté que l’association de plusieurs stratégies, incluant la médecine classique, la naturopathie, des changements alimentaires et la prise de compléments, était souvent la meilleure approche.
La question centrale pour les personnes atteintes du SII est souvent la suivante : « Comment aller mieux au quotidien ? » Si des médicaments peuvent apporter un soulagement, pourquoi s’en priver ? De même, si certaines plantes sont bénéfiques, il serait dommage de ne pas en profiter. Cet paragraphe vise à faire un tour d’horizon des solutions disponibles, afin que chacun puisse choisir celles qui lui conviennent le mieux, en concertation avec un professionnel de santé.
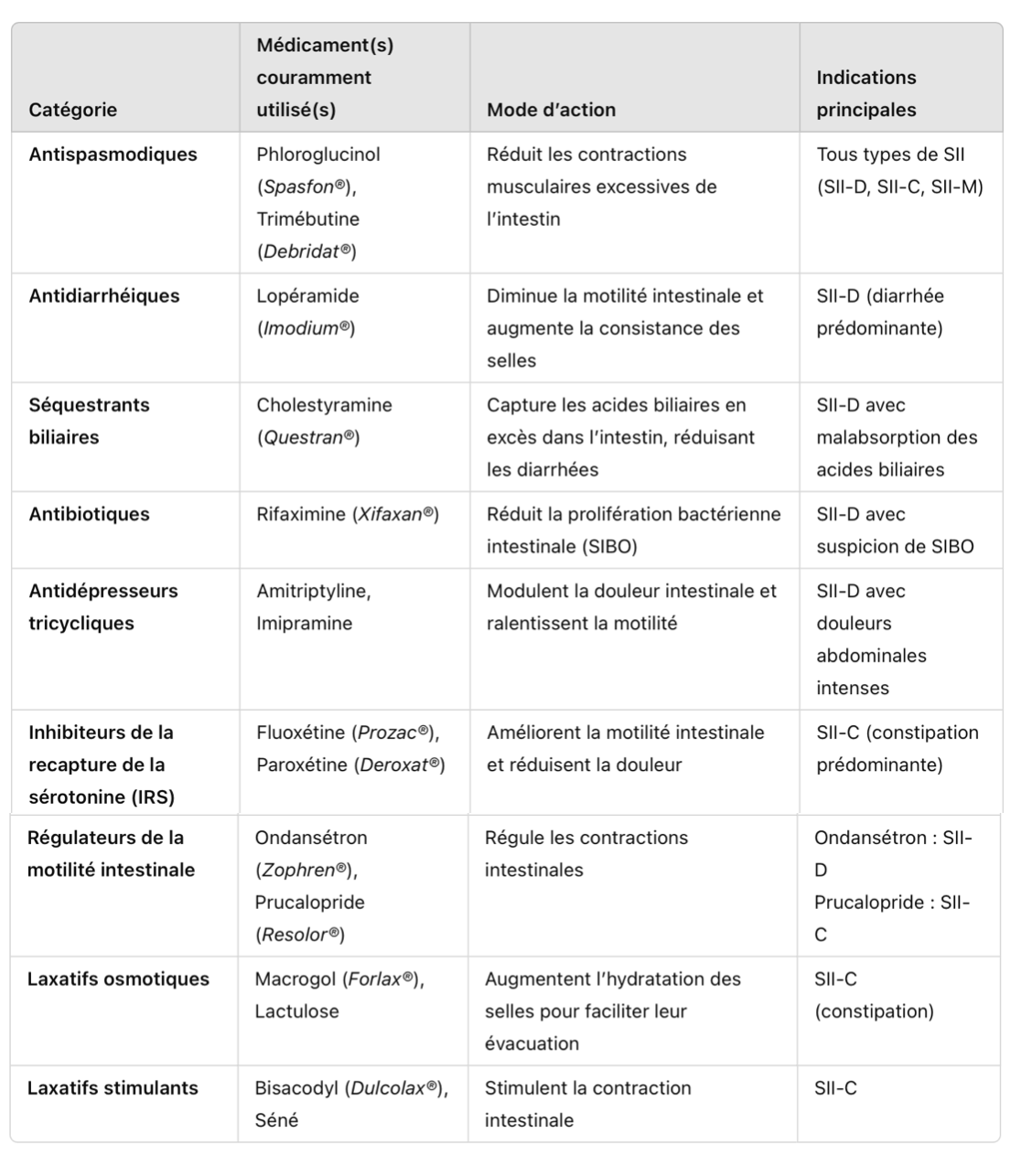
Les antispasmodiques
Les antispasmodiques sont prescrits depuis longtemps pour traiter les douleurs abdominales du SII. En pratique, leur efficacité reste modérée et beaucoup de patients constatent une amélioration limitée après leur prise.
Néanmoins, certaines études suggèrent un léger bénéfice sur les symptômes, notamment en cas de douleurs d’origine spasmodique. Ces médicaments sont indiqués pour toutes les formes de SII, indépendamment du type de transit. L’un des antispasmodiques les plus couramment utilisés en France est le Phloroglucinol.
Les antidiarrhéiques
Pour les personnes souffrant du SII à prédominance diarrhéique (SII-D), ces médicaments agissent en ralentissant la motilité intestinale et en réduisant les sécrétions digestives.
L’objectif est de limiter la fréquence des selles, d’améliorer leur consistance et de réduire la sensation d’urgence. Le médicament le plus fréquemment prescrit en France pour cet usage est le Lopéramide, qui est souvent utilisé ponctuellement pour soulager les épisodes de diarrhée aigüe.
Les séquestrants biliaires
Chez certaines personnes atteintes de SII-D, un dysfonctionnement dans la réabsorption des acides biliaires peut être à l’origine des diarrhées. Dans ce cas, l’utilisation de séquestrants biliaires permet de capturer ces acides dans l’intestin, réduisant ainsi leur effet irritant sur la muqueuse digestive.
Les études montrent qu’environ un tiers des personnes souffrant de SII-D présentent une malabsorption des acides biliaires. Un traitement comme la Cholestyramine peut donc être envisagé en cas de diarrhées persistantes non soulagées par les antidiarrhéiques classiques.
Les antibiotiques
L’idée d’utiliser des antibiotiques pour traiter le SII peut sembler contradictoire, d’autant que dans certains cas, les troubles digestifs apparaissent après des traitements répétés aux antibiotiques.
Cependant, la recherche a mis en évidence que dans de nombreux cas, le SII est lié à une prolifération bactérienne dans l’intestin grêle (SIBO). Certains antibiotiques spécifiques, comme la Rifaximine, ont montré une efficacité dans l’éradication du SIBO, entraînant ainsi une amélioration significative des symptômes digestifs chez certains patients.
Les antidépresseurs
Lorsque les médecins suggèrent la prise d’antidépresseurs pour traiter le SII, cela peut parfois surprendre ou inquiéter les patients, qui redoutent que leurs symptômes soient considérés comme purement psychologiques.
En réalité, ces médicaments agissent sur le système nerveux entérique, souvent appelé « deuxième cerveau », qui régule la motilité et la sensibilité de l’intestin.
Plusieurs études ont démontré que les antidépresseurs, notamment les tricycliques et les inhibiteurs de la recapture de la sérotonine, peuvent aider à réguler la douleur et la motricité intestinale, en fonction du type de SII.
Pour le SII-D, les antidépresseurs tricycliques (Amitriptyline, Imipramine) sont parfois prescrits à faibles doses, car ils ont un effet ralentisseur sur le transit.
Pour le SII-C (constipation prédominante), les inhibiteurs de la recapture de la sérotonine (Fluoxétine, Paroxétine) peuvent stimuler la motilité intestinale et améliorer la perception de la douleur.
Les médicaments modulant la motilité intestinale
Certains médicaments ciblent la motricité de l’intestin, en fonction du type de SII :
Pour le SII-D, l’Ondansétron, utilisé initialement contre les nausées, peut aider à ralentir la motilité intestinale et améliorer la consistance des selles.
Pour le SII-C, des médicaments comme le Tegaserod ou le Prucalopride agissent sur les récepteurs de la sérotonine intestinale, favorisant le péristaltisme et accélérant le transit.
L’efficacité de ces traitements est variable selon les patients, et leur utilisation est souvent limitée aux cas les plus sévères.
Les laxatifs
Les laxatifs sont couramment utilisés par les personnes souffrant de SII-C. Il en existe plusieurs types, qui agissent de manière différente :
Laxatifs osmotiques (Macrogol, Lactulose) : attirent de l’eau dans l’intestin pour ramollir les selles (peut faire ballonner).
Laxatifs lubrifiants (huile de paraffine) : facilitent l’évacuation des selles.
Laxatifs stimulants (Bisacodyl) : augmentent les contractions intestinales.
Laxatifs salins (hydroxyde de magnésium) : favorisent l’hydratation du contenu intestinal.
Cependant, environ 50 % des patients rapportent être insatisfaits des résultats à long terme. Certains laxatifs stimulants, en particulier, peuvent entraîner une accoutumance, nécessitant des doses de plus en plus élevées pour obtenir un effet.
2 - Le Régime FODMAP : Comprendre et Appliquer pour Soulager les Troubles Digestifs
Le régime FODMAP est une approche nutritionnelle visant à réduire les symptômes gastro-intestinaux tels que les ballonnements, les douleurs abdominales et les irrégularités du transit intestinal, souvent associés au syndrome de l'intestin irritable (SII). Ce régime consiste à limiter la consommation de certains glucides fermentescibles mal absorbés par l'intestin.
Signification de l'Acronyme FODMAP
FODMAP est l'acronyme de :
Fermentable
Oligosaccharides
Disaccharides
Monosaccharides
And
Polyols
Ces termes désignent des types spécifiques de glucides à chaîne courte que l'on trouve dans divers aliments. Lorsqu'ils sont mal absorbés dans l'intestin grêle, ils fermentent sous l'action des bactéries du côlon, produisant des gaz et attirant de l'eau, ce qui peut entraîner des symptômes digestifs désagréables.
Liste FODMAP : listes des catégories FODMAP et aliments.
-
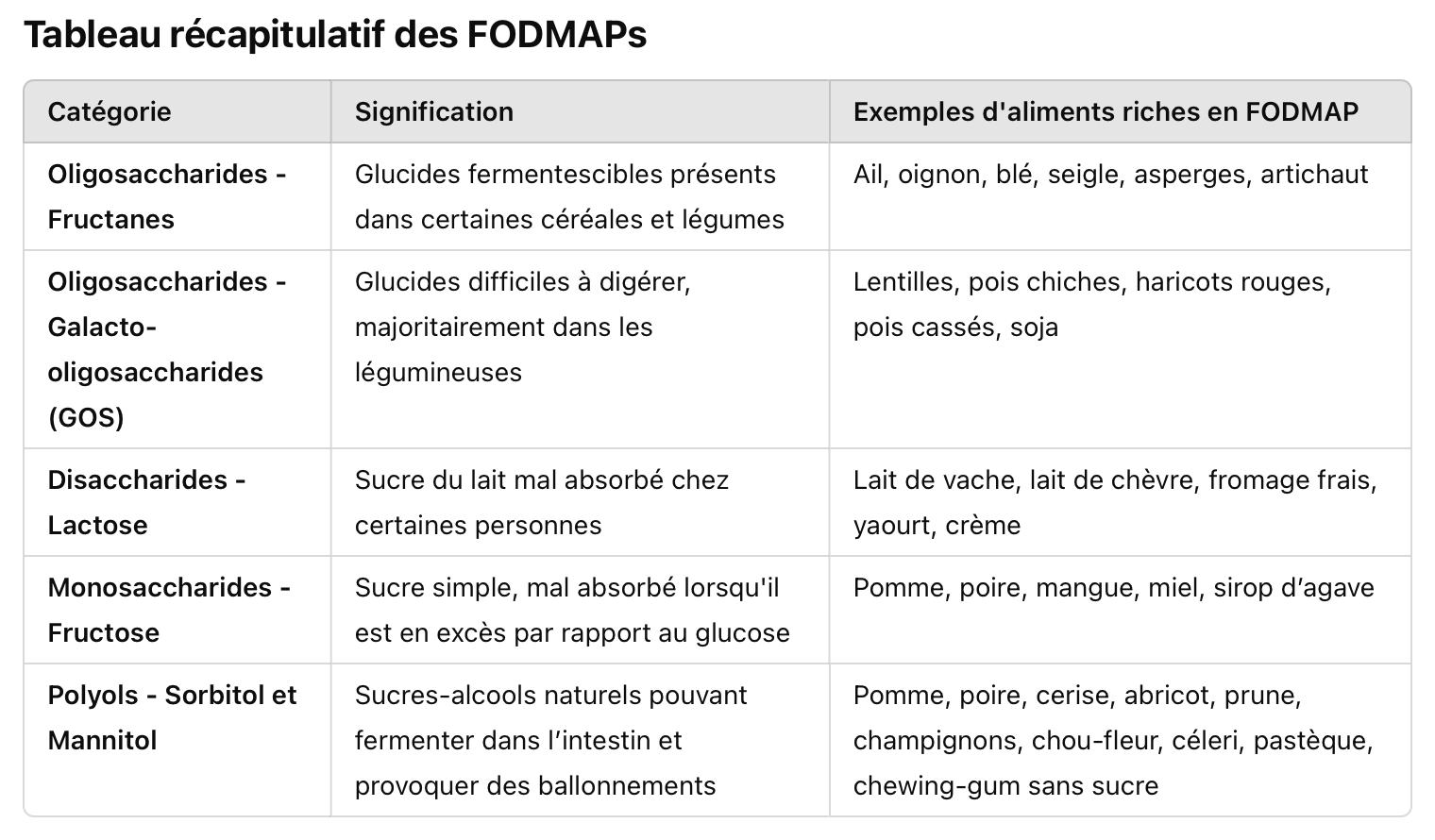
Oligosaccharides :
Fructanes : présents dans le blé, l'ail, l'oignon, les artichauts.
Galacto-oligosaccharides (GOS) : trouvés dans les légumineuses comme les lentilles, les pois chiches et les haricots.
-
Disaccharides :
Lactose : sucre du lait présent dans les produits laitiers tels que le lait, le yaourt et certains fromages frais.
-
Monosaccharides :
Fructose : sucre simple abondant dans les fruits comme la pomme, la poire, la mangue, ainsi que dans le miel et les sirops riches en fructose.
-
Polyols :
Comprennent le sorbitol, le mannitol, le xylitol et le maltitol, utilisés comme édulcorants artificiels et naturellement présents dans certains fruits (par exemple, les cerises, les abricots) et légumes (comme le chou-fleur, les champignons).
Liste des Aliments selon leur Teneur en FODMAP
Aliments Riches en FODMAP (à limiter ou éviter)
Fruits : pomme, poire, mangue, cerise, pastèque, abricot, nectarine, pêche, prune.
Légumes : ail, oignon, artichaut, asperge, brocoli (tiges), chou-fleur, champignon, chou, lentille, pois chiche, petits pois.
Céréales : blé, seigle, orge, produits dérivés (pain, pâtes, pâtisseries).
Produits laitiers : lait de vache, de chèvre et de brebis, yaourt, crème fraîche, fromages frais.
Édulcorants : miel, sirop d'agave, édulcorants contenant du sorbitol, mannitol, xylitol, maltitol.
Aliments Pauvres en FODMAP (à privilégier)
Fruits : banane ferme, myrtille, kiwi, orange, mandarine, citron, fruit de la passion, ananas.
Légumes : carotte, concombre, courgette, laitue, épinard, poivron rouge, tomate, aubergine.
Céréales : riz, maïs, quinoa, sarrasin, flocons d'avoine, produits sans gluten.
Produits laitiers : lait sans lactose, lait d'amande, lait de riz, fromages affinés (cheddar, parmesan), yaourt au lait de coco.
Édulcorants : sucre de table (saccharose), sirop d'érable, stévia.
Protocole du Régime FODMAP
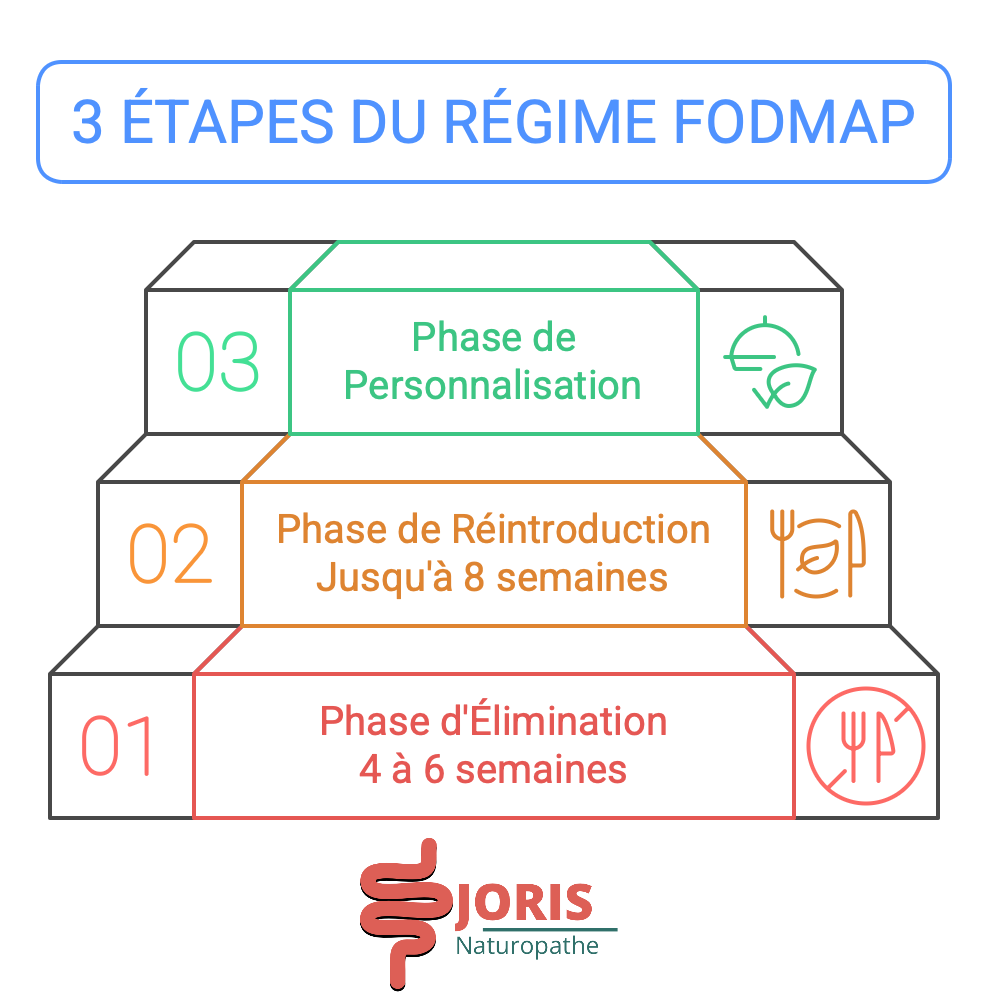
Le régime FODMAP se déroule en trois phases principales :
-
Phase d'Élimination (2 à 6 semaines) :
Exclusion stricte de tous les aliments riches en FODMAP pour réduire les symptômes digestifs.
Cette phase permet de constater une amélioration potentielle des symptômes en éliminant les déclencheurs possibles.
-
Phase de Réintroduction (jusqu'à 8 semaines) :
Réintroduction progressive et contrôlée des différentes catégories de FODMAP, une à la fois, pour identifier les types spécifiques et les quantités tolérées.
Cette étape aide à déterminer quels FODMAP sont problématiques et à quel seuil ils provoquent des symptômes.
-
Phase de Personnalisation :
Élaboration d'un régime alimentaire adapté, basé sur les tolérances individuelles identifiées lors de la phase de réintroduction.
L'objectif est de maintenir une alimentation variée tout en minimisant les symptômes digestifs.
Précautions et Recommandations
Consultation Professionnelle : Il est fortement recommandé d'entreprendre ce régime sous la supervision d'un professionnel pour assurer un équilibre nutritionnel adéquat et une mise en œuvre correcte du protocole.
Durée Limitée de la Phase d'Élimination : Une restriction prolongée peut entraîner des carences nutritionnelles et affecter négativement le microbiote intestinal. La phase d'élimination ne doit donc pas excéder 6 semaines.
Individualisation : Les sensibilités aux FODMAP varient d'une personne à l'autre. Il est essentiel de personnaliser
3 - Les probiotiques et prébiotiques dans la Gestion du Syndrome de l'Intestin Irritable (SII)
Parmi les différentes approches pour soulager les symptômes, les probiotiques et prébiotiques jouent un rôle clé en modifiant le microbiote intestinal et en influençant la motilité et l'inflammation intestinale.
Ce paragraphe examine en détail le rôle des probiotiques et prébiotiques dans la prise en charge du SII, en fonction du type de SII : SII-D (diarrhée prédominante) et SII-C (constipation prédominante).
Probiotiques : Définition et Mode d’Action
Qu'est-ce qu’un probiotique ?
Les probiotiques sont des micro-organismes vivants (bactéries ou levures) qui, lorsqu’ils sont consommés en quantité adéquate, apportent un bénéfice pour la santé intestinale.
Les principaux mécanismes d’action des probiotiques dans le SII incluent :
Régulation du microbiote intestinal en favorisant les bonnes bactéries.
Réduction de l’inflammation intestinale en modulant le système immunitaire.
Renforcement de la barrière intestinale pour limiter la perméabilité.
Diminution de l’hypersensibilité viscérale, réduisant ainsi la douleur et l’inconfort.
Amélioration de la motilité intestinale, en fonction du type de SII.
Probiotiques pour le SII-D (Diarrhée prédominante)
Le SII-D est marqué par une accélération du transit intestinal, des diarrhées fréquentes et une hypersensibilité viscérale. Certains probiotiques sont particulièrement adaptés à ce type de SII, notamment ceux qui aident à ralentir le transit et à réduire l’inflammation.
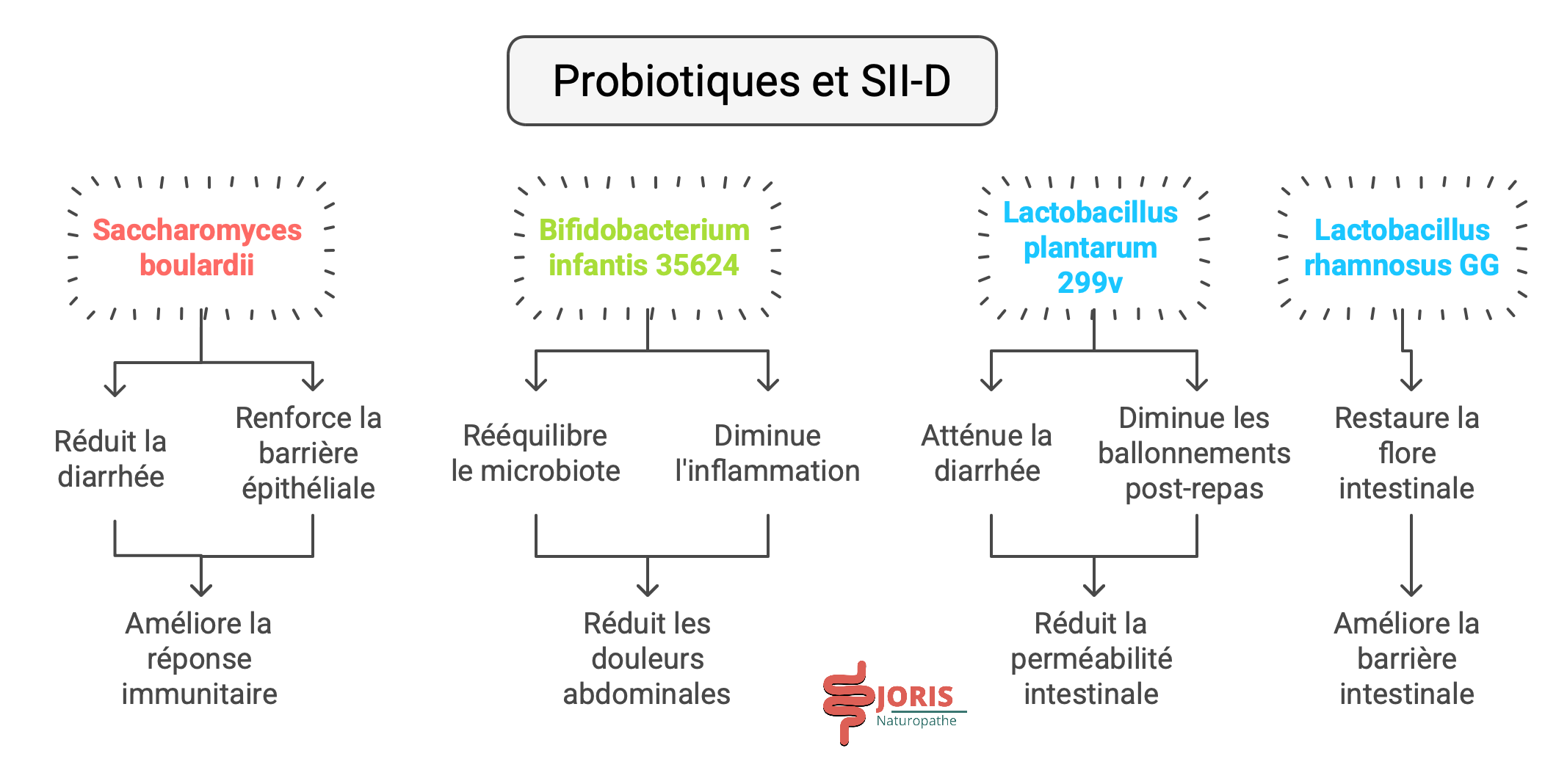
Les souches probiotiques les plus efficaces pour le SII-D
-
Saccharomyces boulardii
Levure probiotique qui régule la flore intestinale et renforce la barrière épithéliale.
Réduit la fréquence et la sévérité des diarrhées.
Améliore la réponse immunitaire contre les pathogènes intestinaux.
-
Bifidobacterium infantis 35624
Rééquilibre le microbiote et diminue l’inflammation intestinale.
Diminue les douleurs abdominales et les ballonnements.
Améliore la régularité du transit intestinal.
-
Lactobacillus plantarum 299v
Atténue la diarrhée en réduisant la perméabilité intestinale.
Diminue l’inflammation et stabilise le microbiote intestinal.
Réduit les douleurs abdominales liées à l’hypersensibilité viscérale.
-
Lactobacillus rhamnosus GG
Aide à restaurer la flore intestinale après des épisodes de diarrhée.
Améliore la fonction de la barrière intestinale.
Recommandation d’usage
Les probiotiques pour le SII-D doivent être pris pendant au moins 4 à 8 semaines pour observer une amélioration significative des symptômes.
Probiotiques pour le SII-C (Constipation prédominante)
Le SII-C est caractérisé par un transit ralenti, des douleurs abdominales et une sensation de ballonnement fréquente. Les probiotiques adaptés à ce type de SII ont pour objectif d’accélérer le transit intestinal et d'améliorer la consistance des selles.
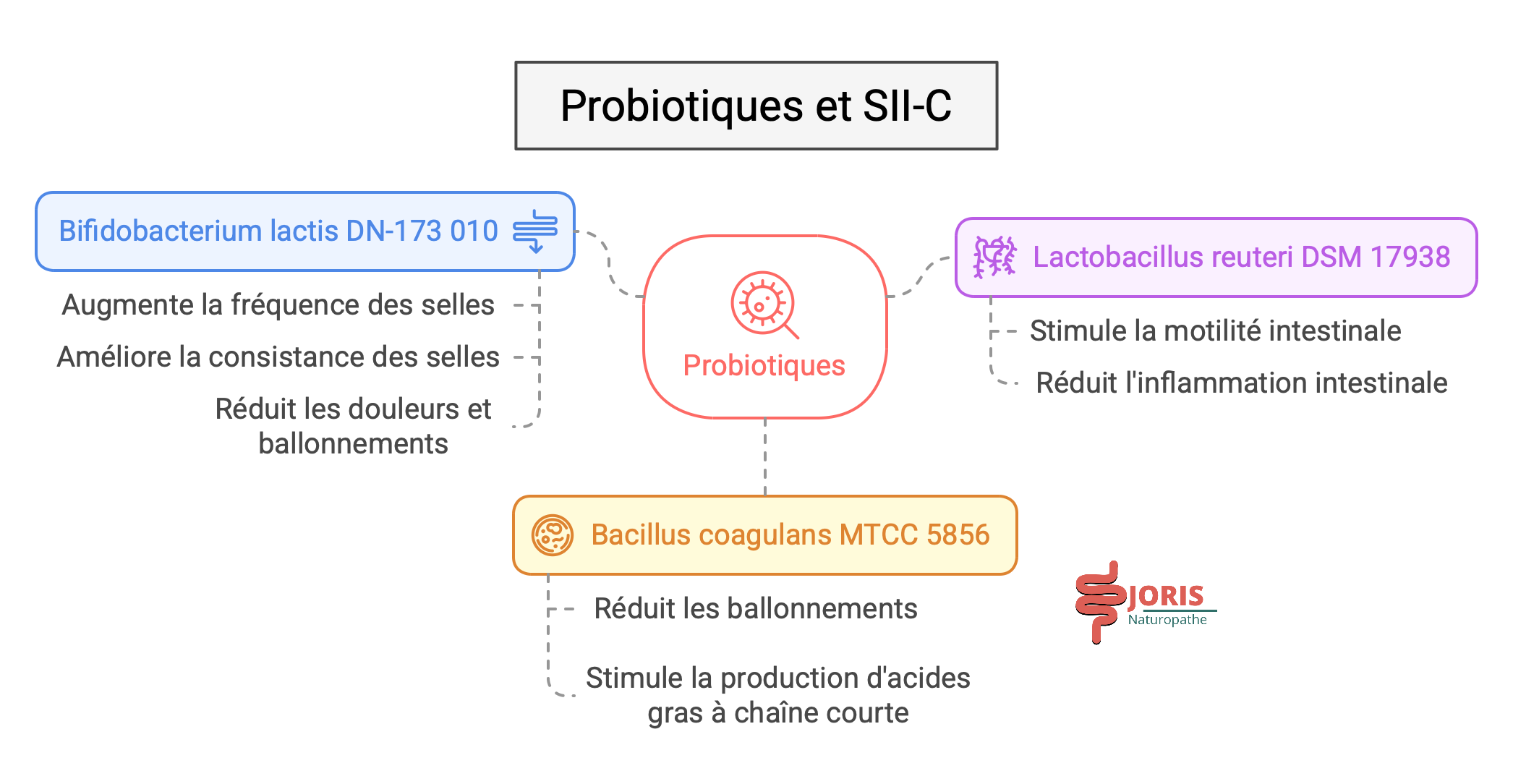
Les souches probiotiques les plus efficaces pour le SII-C
-
Bifidobacterium lactis DN-173 010
Augmente la fréquence des selles et améliore leur consistance.
Réduit le temps de transit colique.
Diminue les douleurs et les ballonnements.
-
Lactobacillus reuteri DSM 17938
Stimule la motilité intestinale et améliore le transit.
Aide à réduire l’inflammation intestinale modérée.
-
Bacillus coagulans MTCC 5856
Réduit les ballonnements et la sensation de lourdeur abdominale.
Stimule la production d’acides gras à chaîne courte pour améliorer la motilité intestinale.
Recommandation d’usage
Les probiotiques pour le SII-C doivent être pris pendant au moins 4 semaines, avec un apport suffisant en fibres solubles pour améliorer leur efficacité.
Prébiotiques : Définition et Mode d’Action
Qu'est-ce qu’un prébiotique ?
Les prébiotiques sont des fibres alimentaires spécifiques qui nourrissent les bactéries bénéfiques du microbiote intestinal. Ils permettent d’améliorer la diversité et l’équilibre du microbiote tout en influençant la fermentation intestinale.
Les principaux mécanismes d’action des prébiotiques dans le SII incluent :
Favoriser la croissance des bactéries bénéfiques (Bifidobacterium, Lactobacillus).
Améliorer la consistance des selles en augmentant leur hydratation.
Réduire l’inflammation et protéger la muqueuse intestinale.
Diminuer l’hypersensibilité intestinale, réduisant ainsi les douleurs abdominales.
Les principaux prébiotiques utilisés dans le SII
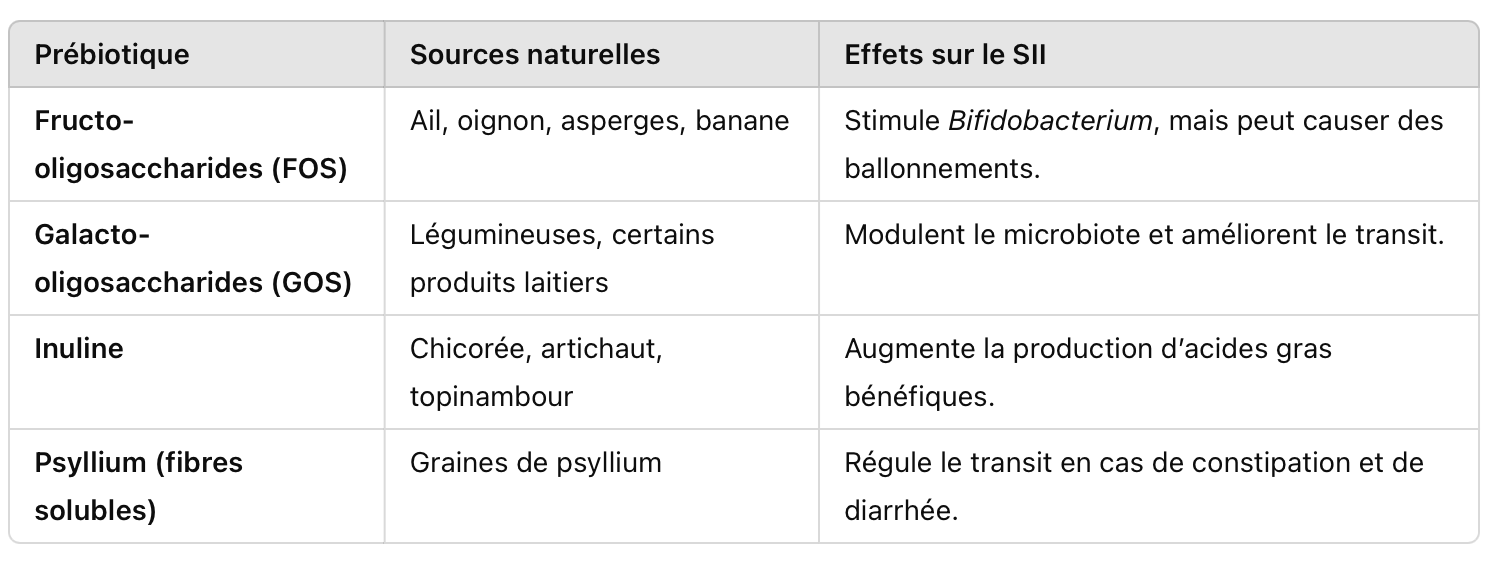
Précautions avec les prébiotiques
Les prébiotiques sont très bénéfiques, mais ils fermentent dans le côlon, ce qui peut aggraver les ballonnements chez certaines personnes. Il est conseillé de les introduire progressivement et d’ajuster les doses en fonction de la tolérance.
Conclusion : Probiotiques et Prébiotiques, une Approche Complémentaire
Les probiotiques et prébiotiques offrent une solution naturelle pour améliorer les symptômes du SII en modulant le microbiote intestinal et en influençant la motilité digestive.
Pour le SII-D, les probiotiques comme Saccharomyces boulardii ou Lactobacillus plantarum 299v sont recommandés.
Pour le SII-C, les souches Bifidobacterium lactis et Lactobacillus reuteri sont les plus efficaces.
Les prébiotiques doivent être introduits avec prudence pour éviter une fermentation excessive.
Enfin, chaque individu réagit différemment aux probiotiques et prébiotiques. Il est recommandé de tester différentes souches sous la supervision d’un professionnel de santé pour trouver la combinaison la plus efficace.
4 - Les huiles essentielles dans la gestion du syndrome de l’intestin irritable (SII)
Parmi les approches naturelles, les huiles essentielles sont étudiées pour leurs effets bénéfiques sur ces symptômes. Voici une présentation des principales huiles essentielles utilisées dans la gestion du SII, appuyée par des études scientifiques.
Huile essentielle de menthe poivrée (Mentha × piperita)
Propriétés et mécanismes d’action
Antispasmodique : Le menthol, principal composant de l'huile essentielle de menthe poivrée, agit en bloquant les canaux calciques des muscles lisses intestinaux, réduisant ainsi les spasmes et les douleurs abdominales.
Carminative : Facilite l'expulsion des gaz, diminuant les ballonnements.
Anti-inflammatoire : Réduit l'inflammation de la muqueuse intestinale.
Efficacité scientifique
Une méta-analyse regroupant 12 études cliniques randomisées, portant sur 835 patients atteints de SII, a démontré que l'huile essentielle de menthe poivrée est significativement plus efficace que le placebo pour améliorer les symptômes globaux du SII, y compris les douleurs abdominales. De plus, les effets indésirables étaient comparables à ceux du placebo, confirmant son profil de sécurité.
Huile essentielle de carvi (Carum carvi)
Propriétés et mécanismes d’action
Carminative : Réduit les ballonnements en facilitant l'évacuation des gaz intestinaux.
Antispasmodique : Diminue les contractions musculaires involontaires de l'intestin.
Antimicrobienne : Contribue à rééquilibrer la flore intestinale en limitant la prolifération de certaines bactéries.
Efficacité scientifique
Bien que moins étudiée que la menthe poivrée, l'huile essentielle de carvi a montré des effets bénéfiques dans la réduction des symptômes du SII, notamment lorsqu'elle est utilisée en combinaison avec d'autres huiles essentielles.
Huile essentielle de fenouil (Foeniculum vulgare)
Propriétés et mécanismes d’action
Carminative : Aide à réduire la formation de gaz et les ballonnements.
Antispasmodique : Soulage les spasmes musculaires intestinaux.
Oestrogène-like : Peut influencer positivement les troubles digestifs liés aux fluctuations hormonales.
Efficacité scientifique
Des études ont suggéré que l'utilisation de l'huile essentielle de fenouil, seule ou en combinaison avec d'autres extraits de plantes, peut améliorer les symptômes du SII, notamment en réduisant les douleurs abdominales et les ballonnements.
Huile essentielle de gingembre (Zingiber officinale)
Propriétés et mécanismes d’action
Stimulant digestif : Favorise la motilité gastro-intestinale.
Anti-inflammatoire : Réduit l'inflammation au niveau du tractus intestinal.
Antinauséeux : Diminue les sensations de nausée souvent associées aux troubles digestifs.
Efficacité scientifique
Le gingembre est traditionnellement utilisé pour ses propriétés digestives. Des études ont montré qu'il peut aider à soulager les symptômes du SII, en particulier les nausées et les douleurs abdominales.
Tableau récapitulatif des huiles essentielles pour le SII

Précautions d’emploi
Consultation médicale recommandée : Avant d'utiliser des huiles essentielles, il est essentiel de consulter un professionnel de santé, surtout en cas de conditions médicales préexistantes ou de prise de médicaments.
Usage modéré : Les huiles essentielles sont des substances concentrées. Un usage excessif peut entraîner des effets indésirables.
Contre-indications : Certaines huiles essentielles, comme celles de menthe poivrée et de carvi, sont déconseillées chez les femmes enceintes, allaitantes et les jeunes enfants.
5 - Phytothérapie : Plantes utiles dans le Traitement du Syndrome de l'Intestin Irritable (SII)
Ce paragraphe examine plusieurs plantes médicinales ayant démontré une efficacité potentielle dans la gestion du SII, en se basant sur des études scientifiques, et présente un tableau récapitulatif de leurs propriétés et effets.
Aloe Vera (Aloe barbadensis miller)
Propriétés et mécanismes d'action
Laxatif naturel : Le gel d'aloe vera est utilisé pour son effet laxatif, notamment dans le SII-C (constipation prédominante).
Anti-inflammatoire : Contient des polysaccharides qui peuvent aider à apaiser la muqueuse intestinale.
Efficacité scientifique
Une étude clinique randomisée en double aveugle sur 47 patients atteints du SII n’a pas trouvé de différence significative entre l'aloe vera et le placebo en termes d’amélioration globale des symptômes (Odes et al.).
Une autre étude (Odes et al., 2004) a montré que l’aloe vera combiné à du psyllium et de la chélidoine était efficace pour améliorer la constipation, mais pas pour réduire la douleur.
Un essai iranien (Khedmat et al., 2015) a observé une réduction des douleurs abdominales et des ballonnements après 8 semaines de traitement.
Artichaut (Cynara scolymus)
Propriétés et mécanismes d'action
Antispasmodique : Contient de la cynarine, un composé aux propriétés antispasmodiques qui aide à réguler la motilité intestinale.
Carminatif : Réduit la production de gaz et favorise l’élimination des ballonnements.
Efficacité scientifique
Une étude de surveillance post-marketing sur 279 patients atteints du SII a montré une réduction significativedes symptômes après 6 semaines d'utilisation d'extrait de feuille d'artichaut.
Un essai clinique sur 208 patients a observé une amélioration de 26,4% de la fréquence des symptômes et une normalisation du transit (Emendörfer et al.).
Curcuma (Curcuma longa)
Propriétés et mécanismes d'action
Anti-inflammatoire et antioxydant : Contient de la curcumine, qui réduit l’inflammation intestinale et protège la muqueuse digestive.
Antispasmodique léger : Aide à relaxer les muscles lisses intestinaux.
Efficacité scientifique
Une étude pilote randomisée a montré que 66% des patients signalent une amélioration des symptômes après 8 semaines de traitement.
Une revue systématique (Gilani et al., 2005) suggère que les effets du curcuma sont médiés par un blocage des canaux calciques, ce qui réduit les spasmes intestinaux.
Millepertuis (Hypericum perforatum)
Propriétés et mécanismes d'action
Modulateur du stress : Aide à réguler l’axe intestin-cerveau, impliqué dans le SII.
Antidépresseur naturel : Peut réduire les symptômes gastro-intestinaux liés au stress et à l’anxiété.
Efficacité scientifique
Une étude clinique randomisée sur 70 patientes atteintes de SII n’a pas trouvé de différence significative entre le millepertuis et le placebo.
En revanche, une autre étude a montré une amélioration de la réactivité du système nerveux autonome, réduisant ainsi les symptômes digestifs associés au stress (Wan et al.).
Menthe poivrée (Mentha piperita)
Propriétés et mécanismes d'action
Antispasmodique puissant : Le menthol bloque les canaux calciques des muscles intestinaux, réduisant les spasmes et les douleurs abdominales.
Carminatif : Favorise l’élimination des gaz et réduit les ballonnements.
Anti-inflammatoire : Possède des effets anti-inflammatoires et antimicrobiens sur l’intestin.
Efficacité scientifique
Une méta-analyse de 9 études (726 patients) a démontré que l’huile de menthe poivrée est efficace pour soulager les douleurs abdominales et les ballonnements.
Une étude iranienne (Merat et al., 2004) a montré que le traitement par Colpermin® (huile essentielle de menthe poivrée encapsulée) pendant 8 semaines améliore significativement la qualité de vie et réduit les douleurs abdominales.
Psyllium (Plantago psyllium)
Propriétés et mécanismes d'action
Régulateur du transit : Absorbe l’eau dans l’intestin et normalise la consistance des selles (efficace pour le SII-C et SII-D).
Prébiotique : Favorise la croissance de bactéries bénéfiques dans le microbiote intestinal.
Efficacité scientifique
Une étude sur 275 patients a montré que la consommation de 10g de psyllium par jour améliore significativement les symptômes du SII par rapport au son de blé (Bijkerk et al., 2009).
Un essai clinique randomisé a révélé que le psyllium réduit la sévérité des symptômes digestifs, en particulier chez les patients souffrant de constipation.
Tableau récapitulatif des plantes utiles dans le SII

Précautions d'emploi
Consultation médicale recommandée : Avant d'utiliser ces plantes, il est conseillé de consulter un professionnel de santé.
Interactions médicamenteuses : Certaines plantes, comme le millepertuis, peuvent interagir avec des traitements médicamenteux.
Effets secondaires : L'aloe vera peut provoquer des diarrhées, la menthe poivrée peut aggraver un reflux gastro-œsophagien.
Conclusion
Les plantes médicinales représentent une approche complémentaire intéressante pour la prise en charge du SII, avec des résultats variables selon les patients. Parmi elles, la menthe poivrée et le psyllium disposent des preuves scientifiques les plus solides. D'autres, comme le curcuma, l’artichaut et l’aloe vera, montrent un potentiel prometteur mais nécessitent davantage d’études cliniques.
6 - La psychothérapie comme traitement du SII
Les approches psychothérapeutiques, incluant l'hypnose, la thérapie cognitivo-comportementale (TCC), la méditation et les techniques de respiration, ont démontré leur efficacité dans l'amélioration des symptômes du SII en agissant sur l'axe intestin-cerveau. Ce paragraphe explore ces techniques en détaillant leurs mécanismes d’action, leur efficacité scientifique et leur application dans le traitement du SII.
1. Hypnose et syndrome de l'intestin irritable
Principe de l’hypnose dirigée vers l’intestin
L'hypnose dirigée vers l’intestin (gut-directed hypnotherapy, GDH) est une approche spécifique qui vise à moduler la perception de la douleur abdominale, à réduire l’hypersensibilité viscérale et à réguler la motilité intestinale. Cette technique repose sur des suggestions hypnotiques qui influencent positivement la communication entre le cerveau et l'intestin.
Mécanismes d'action
Diminution de l'hypersensibilité viscérale : réduit la perception de la douleur intestinale.
Réduction du stress et de l’anxiété : stabilise la réponse du système nerveux autonome.
Régulation de la motilité intestinale : améliore les épisodes de diarrhée et de constipation.
Efficacité scientifique
Une étude réalisée sur 1000 patients (Miller et al., 2015) a montré une réduction significative des symptômes avec des effets maintenus pendant 5 ans.
Une étude randomisée en double aveugle (Palsson et al., 2020) a démontré que l’hypnose était aussi efficace, voire supérieure, aux traitements médicamenteux classiques.
Une étude clinique britannique (Whorwell et al., 2011) a observé une amélioration de la qualité de vie et une diminution de la douleur abdominale après 12 séances d’hypnose.
Application dans le SII
Recommandée en cas de douleurs abdominales chroniques et d’hypersensibilité viscérale.
Bénéfique pour les patients stressés ou anxieux, chez qui le stress exacerbe les symptômes digestifs.
2. Thérapie cognitivo-comportementale (TCC) et SII
Principe de la TCC
La TCC est une thérapie structurée qui vise à modifier les pensées et comportements négatifs liés aux symptômes du SII. Elle repose sur la théorie selon laquelle les croyances et schémas cognitifs influencent les perceptions corporelles et les émotions.
Mécanismes d'action
Identification et restructuration des pensées négatives : réduit l’impact émotionnel des symptômes digestifs.
Techniques de gestion du stress et d’exposition graduelle : aident à moduler la réponse de l’axe intestin-cerveau.
Apprentissage de stratégies comportementales : permet une meilleure adaptation face aux crises du SII.
Efficacité scientifique
Une revue systématique de 15 études (Laird et al., 2016) a montré que la psychothérapie comprenant la TCC réduit la sévérité des symptômes gastro-intestinaux.
Une étude publiée dans The Lancet Gastroenterology (Everitt et al., 2019) a démontré que la TCC améliore les symptômes intestinaux et la qualité de vie des patients sur le long terme.
Une étude clinique randomisée (Hutton et al., 2021) a montré que les effets de la TCC sont supérieurs aux soins conventionnels chez les patients atteints de SII sévère.
Application dans le SII
Particulièrement utile pour les patients souffrant d’anxiété ou de dépression, qui exacerbent les symptômes digestifs.
Recommandée pour les patients qui ont une perception catastrophique de leurs symptômes.
3. Méditation et SII
Principe de la méditation de pleine conscience
La méditation de pleine conscience (Mindfulness-Based Stress Reduction, MBSR) est une approche qui consiste à porter une attention bienveillante et sans jugement au moment présent. Elle permet de réduire le stress, l’anxiété et l’hyperactivité du système nerveux central, tous impliqués dans le SII.
Mécanismes d'action
Réduction du stress : diminue l’activation du système nerveux sympathique, responsable de l’aggravation des symptômes du SII.
Amélioration de la gestion de la douleur : modifie la perception des signaux nociceptifs intestinaux.
Diminution des réactions émotionnelles : favorise une meilleure acceptation des symptômes et réduit leur impact sur la vie quotidienne.
Efficacité scientifique
Une étude clinique randomisée (Zernicke et al., 2013) a montré une amélioration significative des symptômes digestifs et une réduction du stress après 8 semaines de méditation.
Une méta-analyse de 12 études (Lakhan & Schofield, 2019) a confirmé que la méditation de pleine conscience est aussi efficace que la TCC pour améliorer les symptômes du SII.
Application dans le SII
Conseillée pour les patients souffrant de stress chronique, qui amplifie les troubles digestifs.
Intégrable facilement dans une routine quotidienne avec des séances courtes de 10 à 20 minutes.
4. Respiration et SII
Techniques de respiration bénéfique pour le SII
Respiration diaphragmatique : active le nerf vague et diminue l’inflammation intestinale.
Cohérence cardiaque (5-5-5) : régule l’axe intestin-cerveau et réduit les réponses physiologiques au stress.
Respiration alternée (pranayama) : favorise l’équilibre du système nerveux autonome et la relaxation intestinale.
Application dans le SII
Facile à pratiquer quotidiennement, surtout en cas de crises douloureuses.
Associée à la méditation pour des effets renforcés.
Tableau récapitulatif des approches psychothérapeutiques dans le SII

Ces approches offrent une alternative efficace et durable pour améliorer les symptômes du SII en ciblant l’axe intestin-cerveau.
À propos de l'auteur
Je suis Joris Vanlerberghe, naturopathe spécialisé dans les troubles digestifs et Auteur.
J’accompagne les personnes qui souffrent de troubles fonctionnels intestinaux comme le syndrome de l’intestin irritable (colopathie fonctionnelle), SIBO, IMO, dyspepsie ainsi que les personnes qui souffrent de maladies
inflammatoires chroniques intestinales : maladie de Crohn ou rectocolite hémorragique