- Feb 2, 2026
SIBO : les recommandations françaises 2025
- Joris Vanlerberghe
- SIBO
- 0 comments
Le SIBO (Small Intestinal Bacterial Overgrowth) correspond à une pullulation bactérienne anormale de l’intestin grêle. Ce concept, décrit depuis le milieu du XXe siècle, a longtemps été réservé à certaines situations cliniques spécifiques, notamment les anses borgnes ou les troubles sévères de la motricité digestive.
Ces dernières années, le SIBO a connu une médiatisation importante, avec une forte promotion des tests de dépistage, des bilans de dysbiose et des prises en charge empiriques. Cette évolution s’est accompagnée d’une inflation de la prescription d’antibiotiques et d’une grande hétérogénéité des pratiques cliniques.
Jusqu’en 2025, il n’existait aucune recommandation française officielle concernant le diagnostic et la prise en charge du SIBO. Le Groupe Français de Neuro-Gastroentérologie (GFNG) a publié les premières recommandations nationales afin de clarifier les définitions, les indications diagnostiques et les principes thérapeutiques, en s’appuyant sur un consensus d’experts.
Définition du SIBO selon les recommandations françaises
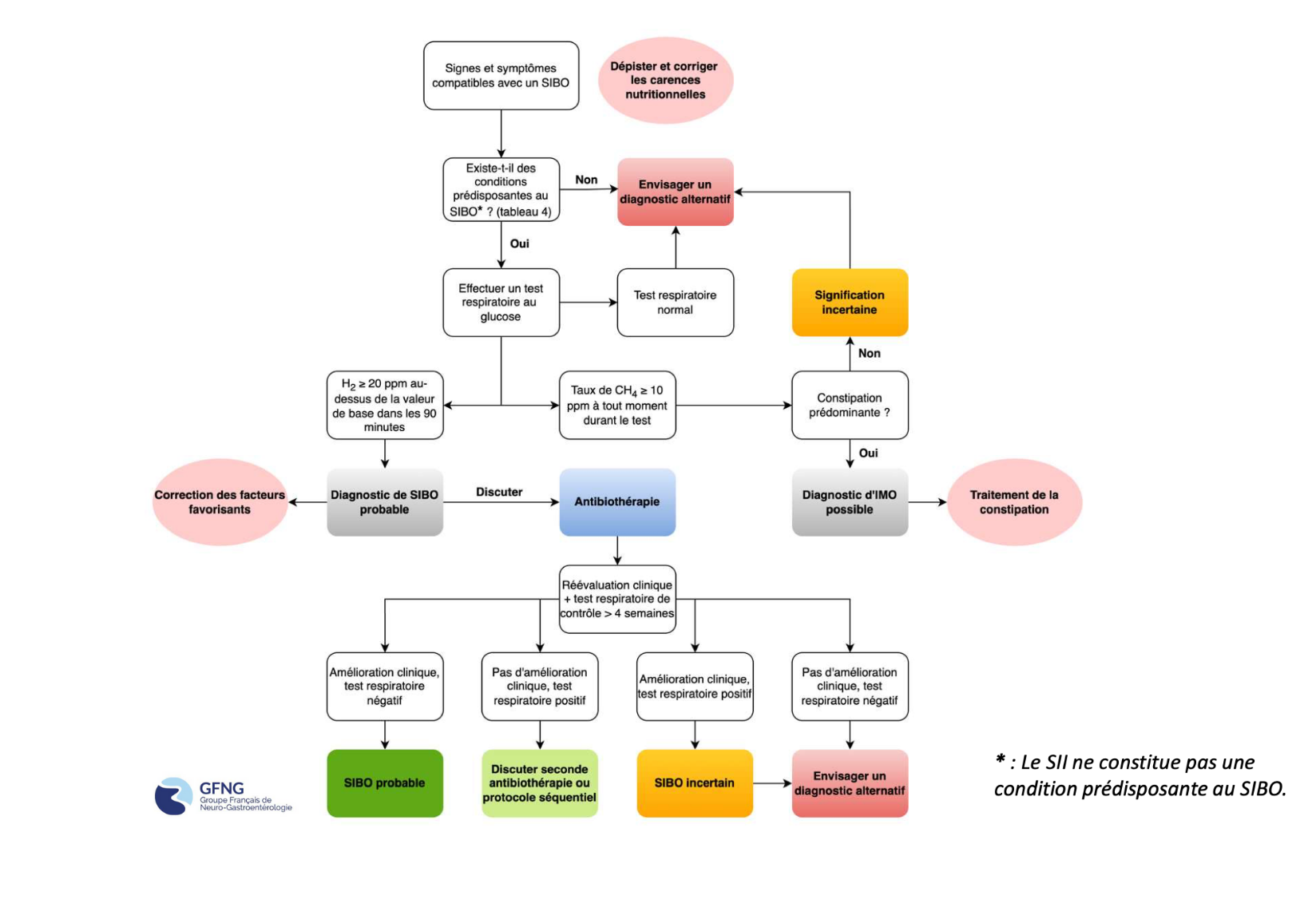
Selon le GFNG, le SIBO est défini comme une pullulation bactérienne de l’intestin grêle, associée à des signes cliniques et/ou des anomalies biologiques, dans un contexte de conditions prédisposantes identifiées.
Autrement dit, le diagnostic de SIBO repose sur l’association de trois éléments fondamentaux :
une symptomatologie digestive compatible,
une augmentation anormale de la charge bactérienne du grêle,
la présence de facteurs favorisants objectivables.
Le SIBO ne peut donc pas être défini uniquement sur la base de symptômes, ni sur un test isolé, en dehors de tout contexte clinique.
Symptômes cliniques et biologiques du SIBO
Les manifestations cliniques du SIBO sont fréquentes mais non spécifiques. Elles se confondent avec de nombreuses pathologies digestives fonctionnelles, ce qui explique la difficulté diagnostique et le risque élevé de surinterprétation.
Sur le plan clinique, les symptômes les plus fréquemment rapportés sont :
Diarrhée,
Douleurs et inconfort abdominal,
Ballonnements,
Distension abdominale,
Flatulences.
Sur le plan biologique, certaines anomalies peuvent être observées, traduisant une malabsorption chronique liée à la prolifération bactérienne :
carence en vitamine B12,
carences en vitamines liposolubles (A, D, E, K),
stéatorrhée,
ostéomalacie,
troubles de la coagulation
Les recommandations françaises insistent cependant sur un point central : aucun de ces signes, qu’ils soient cliniques ou biologiques, n’est spécifique du SIBO. Ils doivent être considérés comme des éléments d’orientation, mais jamais comme des critères diagnostiques isolés.
Conditions prédisposantes au SIBO (élément clé)
C’est le pilier central des recommandations françaises.
Le GFNG (groupe français de neurogastroentérologie) rappelle que le SIBO ne doit être évoqué et exploré que s’il existe des conditions prédisposantes identifiées. En l’absence de ces facteurs, la probabilité de faux diagnostic devient très élevée.
Ces conditions correspondent à des situations dans lesquelles les mécanismes physiologiques de protection de l’intestin grêle sont altérés, notamment la motricité, la barrière anatomique, les sécrétions digestives ou l’immunité.
Les principales situations reconnues sont :
antécédents de chirurgie digestive, notamment résection de la valvule iléo-caecale et by-pass gastrique,
troubles avérés de la motricité digestive (pseudo-obstruction intestinale chronique, sclérodermie systémique, neuropathie diabétique),
anomalies anatomiques de l’intestin grêle (sténoses, diverticulose),
prise chronique de ralentisseurs du transit, en particulier les opiacés,
achlorhydrie et utilisation prolongée d’inhibiteurs de la pompe à protons,
déficits immunitaires, notamment déficit immunitaire commun variable et SIDA,
contexte multifactoriel incluant pancréatite chronique, mucoviscidose, maladie cœliaque, insuffisance intestinale, cirrhose et insuffisance rénale.
Les recommandations françaises sont très claires : sans facteur favorisant identifié, la probabilité réelle de SIBO est faible.
Diagnostic du SIBO
Le gold standard théorique
Le gold standard théorique du diagnostic repose sur l’aspiration du liquide jéjunal, avec un volume de 3 à 5 ml, suivie d’une mise en culture aérobie et anaérobie. Le test est considéré comme positif si la concentration bactérienne est supérieure à 10⁵ (ou 10³) unités formant colonie par millilitre.
En pratique, cette méthode présente plusieurs limites :
faible standardisation,
caractère invasif,
risque de contamination,
difficulté de culture.
Pour ces raisons, elle n’est pas utilisée en routine en France.
Les tests respiratoires
En pratique clinique, le diagnostic repose principalement sur les tests respiratoires aux hydrates de carbone. Ces tests sont indirects et leur fiabilité reste imparfaite.
Deux substrats sont utilisés : le glucose et le lactulose.
Le test au lactulose est déconseillé, car il expose à un risque élevé de faux positifs liés à l’accélération du transit oro-caecal.
Le test au glucose est en revanche recommandé. Il consiste à :
administrer 75 g de glucose dissous dans 250 ml d’eau,
réaliser deux prélèvements en basal,
puis des prélèvements toutes les 15 minutes pendant 90 minutes.
Le test est considéré comme positif si l’on observe une augmentation de l’hydrogène expiré supérieure ou égale à 20 ppm par rapport à la valeur basale dans les 90 premières minutes, associée à un tableau clinique compatible.
SII et SIBO : clarification majeure
Les recommandations françaises apportent une clarification fondamentale : le syndrome de l’intestin irritable n’est pas une condition prédisposante au SIBO.
Bien qu’une association soit parfois observée, avec une prévalence estimée autour de 4 %, les tests respiratoires ne sont pas recommandés chez les patients présentant un SII sans facteur favorisant identifié.
Cette position marque une rupture nette avec de nombreuses pratiques actuelles basées sur des dépistages systématiques.
Algorithme proposé par le Groupe Français de Neuro-gastroentérologie
Image provenant du PDF du groupe Français de Neuro-gastroentérologie
Prise en charge du SIBO
Principes généraux
La prise en charge repose avant tout sur le traitement des conditions prédisposantes. La place des prokinétiques et celle de la chirurgie peuvent être discutées selon le contexte clinique.
Il n’existe pas de régime recommandé dans le cadre du SIBO. Les recommandations françaises ne valident ni le régime low FODMAP, ni l’utilisation des probiotiques comme stratégie thérapeutique spécifique.
Antibiothérapie
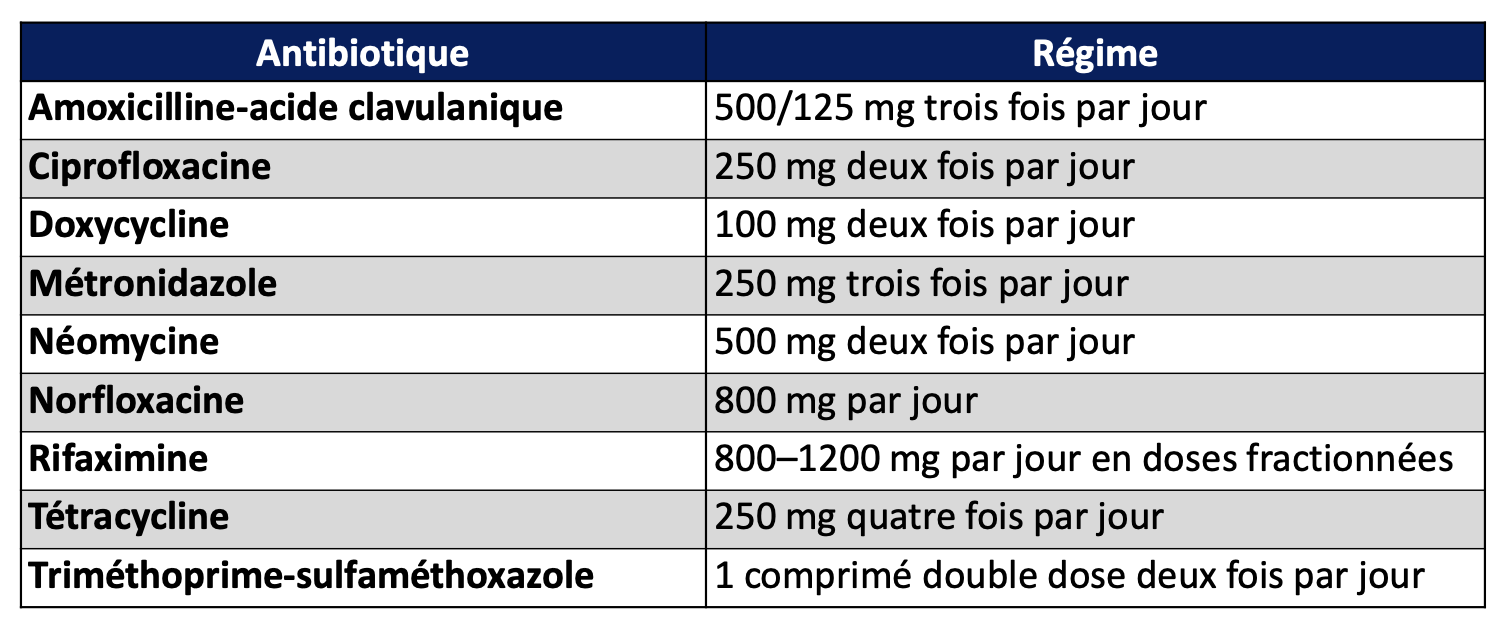
L’antibiothérapie constitue le traitement de référence lorsque le diagnostic est établi et en l’absence de contre-indications.
Aucun protocole n’a montré sa supériorité. Les recommandations ne proposent pas de schéma standardisé. La rifaximine n’est pas recommandée en France.
Les antibiotiques pouvant être utilisés incluent :
amoxicilline-acide clavulanique,
ciprofloxacine,
doxycycline,
métronidazole,
néomycine,
norfloxacine,
tétracycline,
triméthoprime-sulfaméthoxazole.
Image provenant du PDF du groupe Français de Neuro-gastroentérologie
Évolution et récidives
L’efficacité du traitement est évaluée par :
la réévaluation clinique,
la réalisation d’un test respiratoire de contrôle après plus de quatre semaines.
L’imputabilité repose sur l’amélioration clinique associée à la négativation du test.
Les récidives sont fréquentes, avec une prévalence estimée entre 12 % à trois mois et jusqu’à 43 % à neuf mois. Une nouvelle cure peut être discutée si l’imputabilité est retenue, avec des protocoles séquentiels.
IMO : position des recommandations françaises
L’IMO correspond à une pullulation intestinale d’agents méthanogènes. Le méthane est lié à la présence d’archées et les symptômes digestifs sont chroniques.
Les signes cliniques sont distincts du SIBO et peuvent inclure :
constipation,
transit ralenti.
Le lien entre ballonnements et méthane reste incertain et l’entité demeure discutée.
Le diagnostic repose sur les tests respiratoires, avec un seuil de CH4 supérieur ou égal à 10 ppm entre le basal et 90 à 120 minutes, sans présager de son caractère pathogène.
Il n’existe pas de traitement validé. La place de l’antibiothérapie est incertaine et la prise en charge repose principalement sur le traitement de la constipation.
Auteurs : Andy Benzi, Fabien Wuestenberghs, Véronique Vitton, Marion Chambaz, Sabine Roman, Nicolas Benech, Raffaella Dainese, Céline Takoudju, Pauline Jouët, Jean-Jacques Raynaud, Guillaume Gourcerol, Chloé Melchior, François Mion.
À propos de l'auteur
Je suis Joris Vanlerberghe, naturopathe spécialisé dans les troubles digestifs et Auteur.
J’accompagne les personnes qui souffrent de troubles fonctionnels intestinaux comme le syndrome de l’intestin irritable (colopathie fonctionnelle), SIBO, IMO, dyspepsie ainsi que les personnes qui souffrent de maladies
inflammatoires chroniques intestinales : maladie de Crohn ou rectocolite hémorragique