- 29 juin 2025
Meilleur enzyme digestive pour côlon irritable et SIBO : guide complet
- Joris Vanlerberghe
- SIBO, Intestin irritable
- 1 comment
De nombreuses personnes atteintes du syndrome de l’intestin irritable (SII) ou du SIBO (prolifération bactérienne de l’intestin grêle) ne trouvent pas de soulagement malgré des traitements bien établis : régime pauvre en FODMAP, probiotiques, ou antispasmodiques. Pourtant, une cause encore largement ignorée pourrait être à l’origine de cette résistance : les déficits enzymatiques digestifs.
En particulier, la carence en disaccharidases, des enzymes essentielles à la dégradation des sucres, semble jouer un rôle central dans l’apparition de douleurs, ballonnements, diarrhées ou constipations chroniques. Ces déficiences, souvent confondues avec le SII ou le SIBO, perturbent profondément la digestion et la fermentation des glucides dans l’intestin grêle.
Dans ce guide nous allons explorer en détail :
Les fonctions des enzymes digestives et les conséquences de leur déficit
Les symptômes digestifs liés à cette carence
Les méthodes de diagnostic pour savoir si vous êtes concerné
Et surtout, quelle est la meilleure enzyme digestive pour retrouver un confort digestif durable
Ce dossier s’adresse à toutes les personnes souffrant de troubles digestifs chroniques, qu’il s’agisse d’un syndrome de l’intestin irritable, d’un SIBO mal pris en charge, ou d’un inconfort digestif post-prandial inexpliqué.
Comprendre les disaccharidases et leur rôle digestif
Pour digérer les glucides complexes que nous consommons au quotidien : produits laitiers, pain, pâtes, fruits, céréales. Notre système digestif repose sur une série d’enzymes spécifiques appelées disaccharidases.
Ces enzymes, situées au niveau de la bordure en brosse de l’intestin grêle, sont responsables de la dernière étape de la digestion des sucres : elles coupent les disaccharides (sucres doubles) en monosaccharides (sucres simples) facilement absorbables.
Voici les 4 disaccharidases principales chez l’humain :
Lactase : dégrade le lactose en glucose + galactose. On la retrouve principalement dans la digestion des produits laitiers. Son déficit est l’un des plus fréquents.
Sucrase : décompose le saccharose (sucre de table) en glucose + fructose. Le saccharose est très présent dans les sodas, pâtisseries, fruits sucrés, jus industriels.
Maltase : découpe le maltose issu de l’hydrolyse de l’amidon. Elle est importante pour digérer les céréales, légumineuses, pommes de terre.
Isomaltase : agit sur les chaînes ramifiées d’amidon (isomaltose) et complète l’action de la maltase.

Ces enzymes travaillent de manière coordonnée dans le jéjunum, la portion médiane de l’intestin grêle, qui est la zone où leur activité est la plus intense.
En cas de déficit partiel ou total, ces sucres ne sont pas correctement absorbés et atteignent le côlon où ils sont fermentés par les bactéries intestinales, générant des gaz, des acides, de l’eau, et donc des symptômes digestifs.
Les conséquences d’une déficience en disaccharidases sont multiples :
Ballonnements et gaz (H₂, CH₄) issus de la fermentation
Douleurs abdominales liées à la distension intestinale
Diarrhée osmotique (afflux d’eau dans l’intestin)
Constipation (dans certaines formes pan-digestives)
Fatigue post-prandiale, inconfort, voire perte de poids
Malgré cela, ces déficits restent peu diagnostiqués. Ils peuvent être confondus avec un syndrome de l’intestin irritable ou interprétés comme une réaction psychosomatique. Pourtant, l’étude de Viswanathan et Rao (2023) rappelle que ces déficits sont réels, mesurables, et traitables, notamment grâce à l’utilisation ciblée d'enzymes digestives adaptées à la carence.
Carence enzymatique : une cause cachée du côlon irritable et du SIBO
Le syndrome de l’intestin irritable (SII) et le SIBO sont souvent considérés comme les grands coupables des douleurs abdominales chroniques, ballonnements, diarrhées et constipation. Pourtant, chez une partie des patients, aucun traitement ne fonctionne durablement : ni les probiotiques, ni les régimes, ni les antibiotiques ciblant la flore. Cette situation devrait systématiquement faire envisager une déficience en disaccharidases.
Ce que l'on sait de l'étude de Viswanathan & Rao (2023)
Chez 120 adultes souffrant de symptômes digestifs chroniques inexpliqués, l’équipe a réalisé des biopsies duodénales et mesuré les taux de lactase, sucrase, maltase et isomaltase. Les résultats sont frappants :
35,8 % des patients étaient déficients en lactase
9,2 % souffraient d’une pan-déficience enzymatique, c’est-à-dire une absence des 4 enzymes
0,8 % présentaient un déficit combiné en sucrase, maltase et isomaltase
0,8 % étaient uniquement déficients en maltase
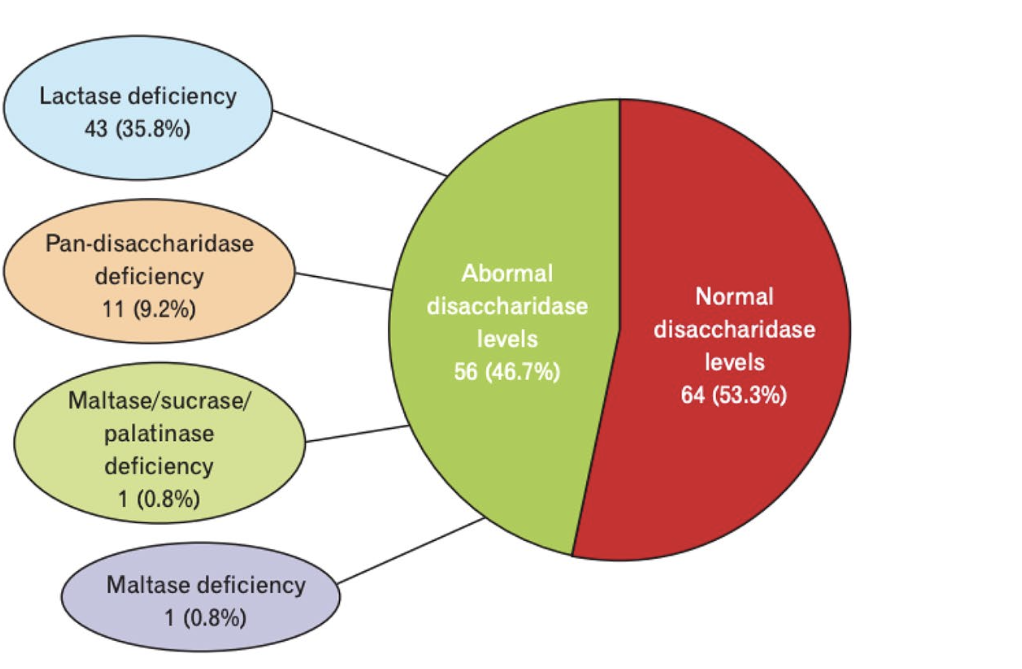
Autrement dit, plus de 1 patient sur 3 avait une enzyme manquante, et près de 1 sur 10 souffrait d’une déficience totale des enzymes digestives du sucre.
Symptômes typiques rapportés
Les patients déficients ont rapporté des symptômes qui imitent parfaitement ceux du SII ou du SIBO :
Douleurs post-prandiales (après les repas)
Ballonnements, gaz
Sensation de trop plein ou de digestion difficile
Nausées, crampes abdominales
Flatulences, borborygmes
Diarrhée ou constipation
Dans les cas de pan-déficience : perte de poids plus marquée
Fait marquant : contrairement à ce qu’on pourrait penser, les patients atteints de pan-déficience présentaient moins de diarrhée, mais plus de constipation, ce qui montre que le tableau clinique n’est pas toujours orienté vers une malabsorption typique.
Ces résultats montrent que des milliers de patients actuellement étiquetés “SII” ou “SIBO” souffrent peut-être en réalité d’un déficit enzymatique : non recherché et donc non traité.
Pourquoi le régime FODMAP peut échouer en cas de déficit enzymatique
Le régime FODMAP est aujourd’hui considéré comme l’une des approches diététiques les plus efficaces contre les symptômes du syndrome de l’intestin irritable. Il repose sur la réduction des sucres fermentescibles : oligosaccharides, disaccharides, monosaccharides et polyols.
En théorie, cela devrait soulager la majorité des patients atteints de SII. Mais dans la pratique, de nombreux patients ne voient aucune amélioration, ou ressentent une amélioration partielle et temporaire. L’étude de Viswanathan & Rao propose une explication à ce paradoxe : la carence enzymatique sous-jacente.
Un déficit en sucrase-isomaltase rend le saccharose "non-FODMAP"... fermentescible
Le saccharose, c’est-à-dire le sucre de table, n’est pas considéré comme un FODMAP, car il est normalement bien digéré et absorbé. Mais chez les patients déficients en sucrase-isomaltase (SID), ce sucre n’est plus hydrolysé dans l’intestin grêle. Il atteint alors le côlon sous forme intacte, où il devient un substrat fermentescible pour les bactéries, au même titre qu’un FODMAP.
Résultat : douleurs, gaz, diarrhées… comme avec un excès de lactose ou de fructanes.
📌 Dans une étude, les patients porteurs de mutations du gène sucrase-isomaltase (SI) ne répondaient pas correctement au régime FODMAP, contrairement aux patients non porteurs. Leurs symptômes digestifs persistaient malgré une bonne observance du régime.
Le Régime FODMAP peut ignorer le problème de fond
Le régime FODMAP cible certains types de sucres, mais ne remplace pas l’action des enzymes digestives manquantes. Si vous êtes déficient en sucrase, même des aliments supposés "pauvres en FODMAP" comme le sucre blanc, la betterave cuite ou certains amidons (riz, pommes de terre) peuvent provoquer des symptômes.
Et même en supprimant les FODMAP, vous pourriez toujours mal digérer :
les sucres disaccharides non étiquetés FODMAP (saccharose, maltose)
les amidons partiellement digérés (en cas de déficit en isomaltase)
certains céréales ou féculents riches en chaînes de glucose ramifiées
SII, SIBO ou carence enzymatique ? Des diagnostics qui se superposent
Chez les patients non répondeurs au régime FODMAP, il est courant de suspecter un SIBO. Mais les symptômes d’un déficit enzymatique miment ceux d’un SIBO : fermentation précoce, douleurs, ballonnements, fatigue post-prandiale. Si le régime FODMAP et les antibiotiques n’apportent pas d’amélioration, un déficit enzymatique est une piste diagnostique prioritaire, selon les auteurs.
En résumé :
Le régime FODMAP ne peut pas corriger un déficit enzymatique
Certains sucres non-FODMAP deviennent fermentescibles en cas de carence
Une absence de réponse au régime doit alerter : le problème peut venir de l’absence de la bonne enzyme digestive (ou d'un SIBO).
Diagnostic : comment savoir si vous manquez d’enzymes digestives ?
L’un des grands problèmes avec les déficiences en disaccharidases, c’est qu’elles passent souvent inaperçues. Les symptômes sont attribués au syndrome de l’intestin irritable, au SIBO, au stress ou à l’alimentation… sans jamais envisager un défaut enzymatique. Pourtant, il existe des tests permettant de poser ce diagnostic. L’étude de Viswanathan & Rao présente les méthodes actuellement disponibles, leurs avantages, limites, et indications.
1. La biopsie duodénale : le gold standard
Principe :
Deux biopsies sont réalisées au cours d’une endoscopie digestive haute, au niveau de la troisième portion du duodénum. Elles sont ensuite analysées selon la méthode de Dahlqvist, qui permet de quantifier l’activité de chaque enzyme : sucrase, isomaltase, maltase et lactase.
Avantages :
Diagnostic quantitatif et précis
Permet de différencier les déficits partiels des déficits complets
Peut révéler une pan-déficience enzymatique, invisible avec d'autres tests
Limites :
Invasif (nécessite une endoscopie)
Peut donner un faux négatif si l’activité enzymatique est hétérogène (patchy) dans l’intestin
Nécessite un laboratoire spécialisé
💡 L’étude rappelle que les biopsies distales (plus loin dans le duodénum) donnent des résultats plus fiables que les biopsies proximales.
2. Les tests respiratoires au saccharose (sucrose breath test)
Deux variantes :
Test au 13C-sucrose : mesure du 13CO₂ expiré après ingestion de sucre marqué
Test au H₂/CH₄ : mesure des gaz fermentaires après ingestion de saccharose standard
Avantages :
Non invasif, réalisable en clinique ou à domicile
Corrélation avec l’activité sucrase intestinale
Le test au 13C est bien toléré (pas de symptômes)
Limites :
Le test classique H₂/CH₄ peut être faussé par un SIBO (production bactérienne de gaz)
Le test au 13C est plus coûteux, moins disponible
Les faux positifs sont possibles en cas de lésions de la muqueuse (maladie cœliaque, gastroentérite, etc.)
Dans une étude portant sur 258 adultes avec symptômes digestifs chroniques, 26 % ont eu un test 13C-sucrose positif, confirmant une déficience en sucrase. Le test H₂/CH₄, lui, a donné plus de faux positifs à cause du SIBO.
3. Test génétique pour déficit congénital (CSID)
Chez certains patients, notamment ceux avec une histoire digestive dès l’enfance, il est pertinent de rechercher des mutations du gène SI (sucrase-isomaltase).
Il s’agit d’un trouble autosomique récessif (congénital sucrase-isomaltase deficiency : CSID)
Certaines mutations dites “hypomorphes” sont plus fréquentes chez les patients IBS
Ces mutations modifient le repliement, le transport ou la fonction de l’enzyme
Ce test est particulièrement utile chez les patients avec symptômes chroniques, échec du régime FODMAP, et antécédents familiaux digestifs.
4. Test thérapeutique (enzyme + suivi des symptômes)
Une approche empirique consiste à :
Administrer une enzyme digestive ciblée (ex : sacrosidase)
Observer la réponse clinique pendant 7 à 14 jours
Évaluer la disparition des symptômes (gaz, douleurs, selles)
Bien que non diagnostic, ce test confirme la pertinence thérapeutique d’une supplémentation enzymatique.
Quand suspecter un déficit enzymatique ?
Selon l’étude, les profils les plus typiques sont :
Symptômes digestifs post-prandiaux systématiques
Absence de réponse à un régime pauvre en FODMAP
Résistance aux traitements classiques du SII ou du SIBO
Antécédents d’intolérance au sucre, diarrhée ou constipation chronique
Symptômes variables selon le type de glucide ingéré (pain = ok, fruits = non… ou l’inverse)
Dans ces cas, rechercher la meilleure enzyme digestive adaptée au profil du patient peut transformer la prise en charge.
Traitement : quelle est la meilleure enzyme digestive ?
Une fois le diagnostic de carence enzymatique posé, la question la plus importante devient : quel traitement adopter pour soulager les symptômes ? L’étude Viswanathan & Rao décrit deux approches principales : la modification du régime alimentaire et la supplémentation en enzymes digestives. Cette seconde stratégie est au cœur de notre réflexion sur la meilleure enzyme digestive.
Option 1 : l’éviction alimentaire (régime restrictif)
Il est possible de soulager certains symptômes en excluant les sucres non digérés, comme :
Le saccharose (en cas de déficit en sucrase-isomaltase)
Les amidons complexes (en cas de déficit en isomaltase ou maltase)
Le lactose (en cas de déficit en lactase)
Problèmes de cette stratégie :
Elle nécessite une grande rigueur, souvent difficile à maintenir à long terme
Le saccharose est présent dans la majorité des aliments transformés
Les amidons sont très répandus dans les féculents (pain, riz, pommes de terre, céréales)
L'éviction n'améliore pas toujours tous les symptômes
💡 L’étude insiste sur le fait qu’une consultation spécialisée est souvent indispensable pour accompagner ces régimes d’éviction.
Option 2 : la supplémentation enzymatique
Les enzymes de substitution apportent à l’organisme les fonctions enzymatiques manquantes, directement dans l’intestin, au moment du repas. C’est aujourd’hui l’approche la plus efficace, en particulier chez les patients atteints de sucrase-isomaltase deficiency (SID) ou de pan-déficience.
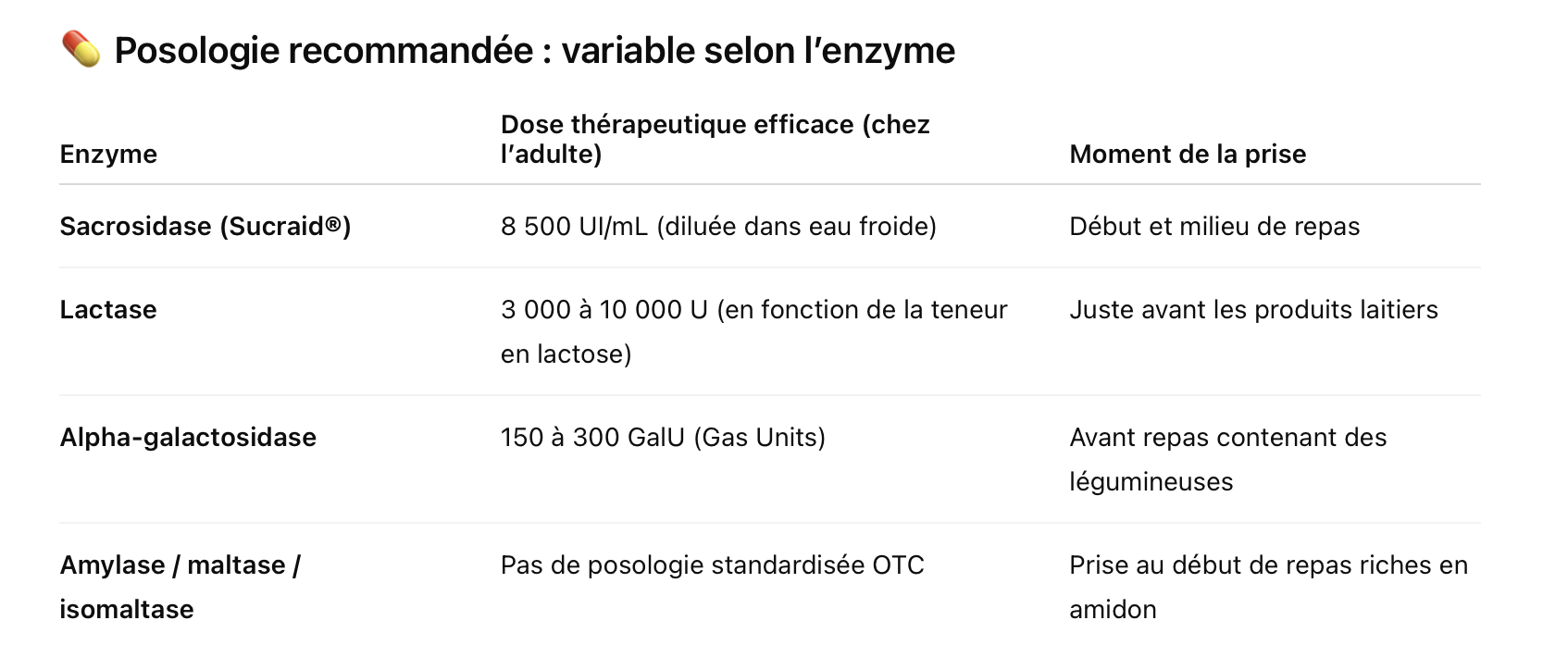
1. Sacrosidase (Sucraid®) : la meilleure enzyme digestive validée
Nature : sucrase extraite de Saccharomyces cerevisiae
Posologie : 8 500 UI/mL (en dilution à ajuster selon tolérance)
Mode d’action : hydrolyse du saccharose en glucose + fructose
Indications : traitement validé du CSID (Congenital Sucrase-Isomaltase Deficiency)
Autorisation : Seul traitement approuvé par la FDA
Coût : élevé (~37 € / mL)
Efficacité démontrée :
Amélioration des symptômes dès les premières prises (diarrhée, crampes, gaz, ballonnements)
Normalisation des tests respiratoires au 13C-sucrose
Tolérance excellente à dose diluée, complète résolution à dose pleine
L’étude recommande cette enzyme comme traitement de premier choix chez les patients avec SID documenté ou fortement suspecté.
Autres enzymes disponibles en vente libre (non validées)
Ces produits sont accessibles en ligne ou en pharmacie, mais aucun n’a encore été validé par des essais cliniques randomisés dans le traitement du SID ou des déficits multiples.
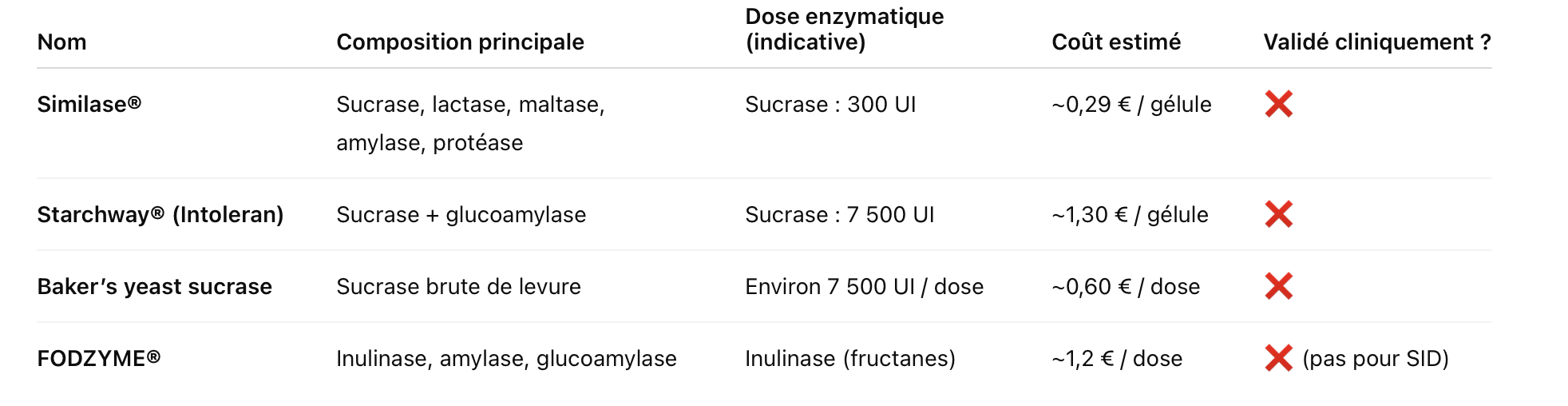
Ces options peuvent convenir dans certains cas, notamment :
Patient intolérant au Sucraid®
Budget limité
Essai thérapeutique empirique (sous surveillance)
Mais elles doivent être utilisées avec prudence, car :
Leur composition varie selon les marques
Le dosage enzymatique réel est souvent non standardisé
Le contrôle qualité n’est pas garanti
Comment choisir la bonne enzyme digestive ?
Si vous avez un test positif au 13C-sucrose ou une mutation SI → optez pour Sacrosidase (Sucraid®)
Si vous avez une pan-déficience confirmée → privilégiez un mélange d’enzymes à spectre large (Similase® ou équivalent, en absence d’alternative validée)
Si vous avez un doute et aucun accès à la biopsie → commencez par un essai thérapeutique encadré
Enzymes digestives : posologie, effets secondaires et durée d’action
Si les enzymes digestives représentent une solution thérapeutique précieuse pour de nombreux patients atteints de troubles digestifs, encore faut-il les utiliser au bon moment, à la bonne dose, et dans la bonne forme. L’étude de Viswanathan & Rao rappelle que la réussite de la supplémentation enzymatique dépend fortement de ces paramètres. Voici ce qu’il faut savoir pour optimiser leur utilisation.
Durée d’action : immédiate et transitoire
Les enzymes digestives n’agissent que pendant la digestion du repas avec lequel elles sont prises. Elles n’ont pas d’effet prolongé dans l’organisme, ni de rôle curatif. Elles doivent donc être prises à chaque repas contenant le sucre ou le substrat cible.
Délai d’action : 0 à 15 minutes après ingestion
Durée d’efficacité : 1 à 2 heures, soit le temps du passage gastrique et intestinal
Elles ne doivent jamais être prises à jeun ou en dehors des repas
Enzymes digestives : effets secondaires
Bien que les enzymes digestives soient en général très bien tolérées, certains effets indésirables peuvent survenir, surtout en cas de mauvaise utilisation :
Symptômes digestifs :
Ballonnements ou douleurs persistantes (si l’enzyme ne correspond pas à la carence réelle)
Diarrhée ou constipation paradoxale (notamment dans les pan-déficiences)
Nausées, éructations
Réactions allergiques (rares) :
Éruption cutanée, démangeaisons
Maux de tête, sensation de faiblesse
Réactions au produit d’origine (ex : allergie à la levure pour Sacrosidase)
Autres effets rapportés dans les études :
Hypersensibilité digestive (crampes légères)
Irritation buccale si le produit est mal dilué (cas de Sacrosidase liquide)
Une mauvaise digestion persistante malgré supplémentation peut être due :
à un sous-dosage
à une prise hors repas
à une carence non couverte (ex : prise de lactase alors que la personne manque de sucrase)
à une cause associée comme un SIBO non traité ou une lésion muqueuse
Durée du traitement : à court terme ou en continu
Il n’existe pas de contre-indication à la prise chronique d’enzymes digestives. En revanche, leur utilité dépend :
Du degré de déficience enzymatique (congénitale vs transitoire)
De l’évolution des symptômes sous traitement
Des autres facteurs de digestion perturbée (microbiote, stress, etc.)
Dans les déficiences congénitales ou sévères, le traitement est souvent à vie.
Dans les carences acquises ou post-infectieuses, il peut être utilisé en phase active uniquement, jusqu’à amélioration.
En résumé :
Les enzymes digestives agissent uniquement au moment du repas
Leur efficacité dépend de leur bonne association au type de sucre mal digéré
La meilleure enzyme digestive est celle qui correspond au déficit réel, prise à la bonne dose et au bon moment
Constipation et déficit enzymatique : le lien surprenant
Lorsqu’on pense à une malabsorption des sucres, on imagine naturellement des symptômes comme la diarrhée ou les gaz. Pourtant, l’étude de Viswanathan & Rao met en lumière un phénomène contre-intuitif : la constipation est fréquente chez les personnes atteintes de déficience enzymatique, en particulier dans les cas de pan-déficience (absence des 4 enzymes : sucrase, isomaltase, maltase et lactase).
Ce que montre l’étude
Dans le groupe de 120 adultes étudiés :
Les patients ayant une pan-déficience enzymatique (toutes les disaccharidases absentes) rapportaient significativement plus de constipation que les autres.
Ce sous-groupe souffrait moins de crampes et de diarrhées, mais plus de ballonnements persistants et de perte de poids.
Ce profil clinique diffère de celui des patients avec une seule déficience (ex : uniquement la lactase), qui eux présentent plus fréquemment diarrhée, douleurs, flatulences.
Cela suggère que les déficiences multiples en enzymes peuvent ralentir le transit au lieu de l’accélérer, selon le profil fermentaire du patient.
Mécanismes possibles expliquant la constipation
1. Accumulation de sucres non digérés dans l’intestin grêle
En l’absence d’hydrolyse, les disaccharides restent dans la lumière intestinale, créant une charge osmotique élevée
Contrairement à la diarrhée osmotique attendue, cela peut aussi ralentir le transit intestinal, en particulier si la fermentation produit du méthane (via Methanobrevibacter smithii)
Le méthane est connu pour ralentir la motilité intestinale et favoriser la constipation (SIBO méthanogène)
2. Fermentation incomplète et distension chronique
La lente fermentation des amidons ou sucres non digérés peut entraîner une distension chronique de l’intestin, qui perturbe les réflexes péristaltiques
Le bol alimentaire stagne plus longtemps, surtout si la flore productrice de méthane est dominante
3. Altération de la muqueuse digestive
Une déficience en disaccharidases peut coexister avec des lésions subtiles de la bordure en brosse (duodénite, inflammation chronique)
Cela peut affecter la signalisation neuro-entérique impliquée dans le transit
4. Réduction réflexe de l’appétit ou de l’apport alimentaire
Face à une mauvaise digestion chronique, les patients réduisent inconsciemment leur consommation
Cela diminue le volume de selles et aggrave la constipation
Pourquoi ce lien est crucial en pratique clinique
La constipation chronique est rarement attribuée à une déficience enzymatique. Pourtant, selon l’étude, elle devrait :
Orienter le clinicien vers un dépistage de pan-déficience, surtout si le patient ne répond pas aux traitements classiques
Être un signal d’alarme quand elle s’accompagne de ballonnements post-prandiaux, perte de poids, et échec du régime FODMAP
Inciter à tester une enzyme digestive large spectre en essai thérapeutique, notamment chez les patients constipés résistants aux laxatifs
Enzymes digestives et amélioration du transit
Chez certains patients, la prise d’enzymes digestives ciblées (notamment sacrosidase + enzymes de l’amidon) peut entraîner :
Une normalisation du transit
Une réduction des ballonnements post-repas
Une amélioration de la fréquence et de la consistance des selles
C’est pourquoi la meilleure enzyme digestive, pour une personne constipée, est parfois celle qu’on ne soupçonnait pas : une enzyme sucrase ou maltase, et non un laxatif.
SIBO et déficience en disaccharidases : un cercle vicieux souvent ignoré
Le SIBO (Small Intestinal Bacterial Overgrowth), ou prolifération bactérienne de l’intestin grêle, est une cause bien connue de troubles digestifs chroniques : ballonnements, gaz, diarrhée, douleurs post-prandiales. Ce que l’on sait moins, c’est qu’il peut également provoquer, ou aggraver, une carence en enzymes digestives, notamment en disaccharidases.
Le SIBO abîme la bordure en brosse
Les disaccharidases (lactase, sucrase, maltase, isomaltase) sont produites localement par les entérocytes au niveau de la bordure en brosse de l’intestin grêle (surtout le jéjunum).
Mais en cas de SIBO :
Les bactéries migrent dans l’intestin grêle, où elles ne devraient normalement pas être présentes en quantité significative.
Ces bactéries produisent des toxines, enzymes, acides et gaz qui altèrent localement l’environnement intestinal.
Elles peuvent provoquer une inflammation légère mais chronique de la muqueuse.
Cette inflammation entraîne une atrophie partielle ou fonctionnelle de la bordure en brosse → baisse de la production de disaccharidases.
Résultat : même sans mutation génétique, le patient développe une déficience acquise, dite secondaire, en enzymes digestives.
Le cercle vicieux : maldigestion → fermentation → aggravation
La situation ne s’arrête pas là. Une fois que les enzymes manquent :
Les disaccharides (lactose, saccharose, maltose...) ne sont plus hydrolysés dans l’intestin grêle ;
Ils passent intacts vers les zones bactériennes du grêle (en cas de SIBO), ou du côlon ;
Ils deviennent alors des substrats de fermentation → production massive de H₂, CH₄, CO₂, acidité, distension, douleurs, diarrhée ou constipation.
Cela :
Aggrave le SIBO (les bactéries se nourrissent de ces sucres non digérés) ;
Maintient l’inflammation, donc empêche la régénération de la bordure en brosse ;
Renforce la déficience enzymatique : cercle vicieux clinique.
Études et constats cliniques
Dans l’étude Viswanathan & Rao :
Les auteurs insistent sur la nécessité d’exclure un SIBO avant d’interpréter les tests respiratoires au saccharose ;
En effet, un test positif au H₂ peut être causé soit par un déficit enzymatique, soit par un SIBO isolé ou les deux ;
Cela montre que SIBO et déficit en disaccharidases sont intimement liés, dans les deux sens.
D’autres études ont montré que des patients traités pour un SIBO retrouvaient parfois une activité enzymatique normale après plusieurs semaines, ce qui confirme l’origine secondaire, réversible, du déficit dans certains cas.
À retenir : 3 scénarios cliniques à différencier
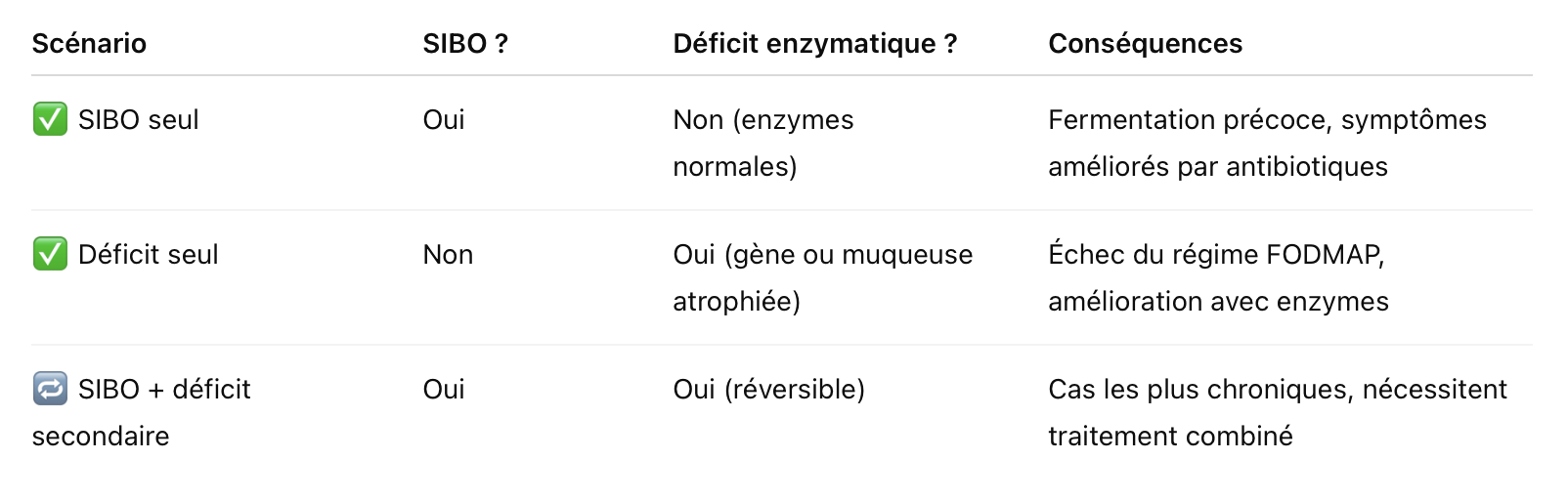
Conclusion
La digestion des sucres ne dépend pas uniquement de notre alimentation ou de notre microbiote. Elle repose sur une étape souvent ignorée mais pourtant essentielle : l’action des disaccharidases, ces enzymes situées dans la bordure en brosse de l’intestin grêle. Lorsqu’elles sont absentes ou déficientes, ce qui est bien plus fréquent qu’on ne le pensait, la cascade digestive est interrompue, et les symptômes s’installent : ballonnements, gaz, diarrhée, ou même constipation.
L’étude de Viswanathan & Rao (2023) révèle que :
Plus de 35 % des adultes souffrant de symptômes digestifs chroniques ont une déficience enzymatique réelle ;
La pan-déficience (absence des 4 enzymes principales) touche près de 1 patient sur 10 ;
Ces carences sont souvent confondues avec un SII ou un SIBO, ce qui retarde la mise en place d’un traitement adapté.
Or, les solutions existent. Elles reposent non pas sur des régimes d’éviction à vie, mais sur l’identification de la déficience précise, et l’administration de la meilleure enzyme digestive adaptée. En particulier :
Le sacrosidase (Sucraid®) est aujourd’hui le seul traitement validé pour le déficit en sucrase-isomaltase ;
D’autres enzymes en vente libre (Similase®, Starchway®, etc.) peuvent être envisagées avec prudence dans une logique d’essai thérapeutique ciblé ;
Les tests respiratoires, biopsies duodénales ou même l’observation de la réponse clinique permettent de poser un diagnostic fiable.
Si vous souffrez d’un SII ou d’un SIBO résistant aux traitements, que vous ne tolérez pas les féculents ou que vous restez constipé malgré une bonne hygiène de vie, il est temps d’envisager une cause enzymatique.
À propos de l'auteur
Je suis Joris Vanlerberghe, naturopathe spécialisé dans les troubles digestifs et Auteur.
J’accompagne les personnes qui souffrent de troubles fonctionnels intestinaux comme le syndrome de l’intestin irritable (colopathie fonctionnelle), SIBO, IMO, dyspepsie ainsi que les personnes qui souffrent de maladies
inflammatoires chroniques intestinales : maladie de Crohn ou rectocolite hémorragique
Ventre gonflé : savoir par où commencer pour dégonfler
1 comment

Bonjour,
En cas de suspicion d'hypochlorhydrie, cela peut amener à la même chose ?
Grosse dépression sévère jusqu'à ce que j'enlève le gluten, où je me suis senti mieux et où les diarrhées quotidiennes se sont estompées, encore du mieux après que j'ai arrêté le lactose, moins d'état dépressif mais toujours cet état anxieux et grosse fatigue qui tombent vers 17 h avec déprime pendant 2 ou 3 h.
J'ai pensé à l'histamine, au FODMAP, mais rien y fait, je vis moralement à moitié.
Je sais qu'une dysbiose joue sur le moral à cause de la mauvaise transmission des neurotransmetteurs.
Je me suis penché sur une hypochlorhydrie car ballonné tous les matins, fatigue et sensation de bras lourd après chaque repas, voir même palpitations, gros coup de déprime vers 17 h (au moment de la synthétisation de la sérotonine) jusqu'à 19 h/20 h.
Effectivement, du mieux en mastiquant les aliments.
Je me suis mise en arrêt pour grossesse et burn out et, dès mon arrêt, à savoir que je ne retournerai pas au travail, j'ai senti du mieux dans ma digestion et j'ai pu remanger de tout sans effet. Dès que je suis anxieuse, je fais une sieste et ça passe ou alors il faut que j'attende une éructation pour me sentir mieux psychologiquement et physiquement.
Mais si je mange des aliments sucrés (confiture, bonbon, gâteau transformé), même si c'est rare, à chaque fois, le lendemain, fatigue, anxiété, déprime… Et il faut que je fasse un jeune intermittent pendant 2 jours en 16:8 pour aller mieux.
Et ma B12 ne veut pas remonter non plus...
Endometriode également ou au moment des ovulations, mon état inflammatoire et dépressif empire...
Je me pose donc la question des sucres, oui…
A force d'une dysbiose, il me semble que des intolérances se multiplient.
Je précise, mon état a commencer à devenir anxieux à la suite de prise d antibiotique pour une opération chirurgicale sans probiotiques en supplément...
Merci.
Bonne journée à vous 🌿